第三屆學士後醫學檢驗數據整合判讀學程讀書會
出自KMU Wiki
目錄 |
[編輯] 一、作者簡介
壹、 由英國A.V. Hoffbrand醫師及P.A.H. Moss醫師所著作之2011年最新修訂的第六版Essential Haematology(第一版1980年所著),中文翻譯為「血液學精要」已被公認為介紹血液學最權威的著作,最佳的血液學入門教科書。此書簡潔、明瞭、圖文並茂,從基礎科學、診斷檢查、臨床特徵與處置各方面做了清楚的介紹血球細胞的形成與功能、異常所引起的疾病,行文生動優美,圖表專業洗鍊,能將繁複的知識切要的呈現給讀者。不只涵蓋臨床血液學與實驗室血液學的基本原理,也藉由對致病機制的新知識,描述血液疾病的臨床表現,適用於醫學院學生、醫檢師、護理師、藥師乃至於非血液學臨床專科之醫師研讀,由閱讀這本書快速的充實血液學的知識,在照顧血液科的病人時也能胸有成足,更有保握。 附屬網站 可免費:◎下載書中的圖與表(原文)。
貳、本此讀書會由系主任黃莉文指導,感謝黃莉文老師幫助小組有趣的臨床案例分析和血液學相關研究。
參、 由第三屆學士後醫學檢驗數據整合判讀學位學程學生共九名(Miss.黃羿嘉醫檢師、Mrs.刁麗珍醫檢師、Mr.林彥宇護理師、Mr.蔡志勇醫檢師、李佩玲護理師、Mr.吳憲政主任、Miss.林雅雯醫檢師、Miss.劉怡伶芳療師、Ms.王貞乃)所寫學理和臨床案例具獨創性特色之作品。
每位同學所完成一份有關血液相關之專題
- ☆ 由兩位同學對「貧血」主題而寫的專論有:Miss.黃羿嘉醫檢師所寫【海洋性貧血Thalssaemias】;Mrs.刁麗珍醫檢師所寫【溶血性貧血 Haemopoiesis】。
- ☆ 由兩位同學對「輸血」和「血栓」與「凝血」主題而寫的專論有:Mr.林彥宇護理師所寫【談必須知道的「輸血」】;Mr.蔡志勇醫檢師所寫【靜脈血栓】與Miss.李佩玲護理師所寫【瀰漫性血管內凝血疾病DIC】。
- ☆ 由四位同學對「血液惡性腫瘤」主題而寫的專論:Mr.吳憲政主任所寫【何杰金氏淋巴瘤「Hodgkin lymphoma」和非何杰金氏淋巴瘤「Non-Hodgkin lymphoma」】; Miss.林雅雯醫檢師所寫【多發性骨髓瘤「Myelomatosis」】; Miss.劉怡伶芳療師所寫【慢性骨髓性白血病CML】;Ms.王貞乃所寫【急性骨髓性白血病AML】等等。
[編輯] 二、專業書籍論文摘要
前言:
為什麼我們要選擇Essential Haematology這本書作為我們讀書會的主軸書籍?正如許多台灣血液學專家例如:中央研究院院士楊泮池院長、台灣血液基金會董事長林國信教授、台大醫院內科部血液科田蕙芬主任、高醫林勝豐教授、張肇松教授…等人之經驗推薦此書是最佳的血液學入門。
兩個多月的專業讀書研討,我們剛好有跨領域醫院臨床實習(血庫、血液腫瘤),另外我們也共同研修「血液檢驗診斷學」學分,加上黃莉文老師豐富的臨床案例教學協助下,值得我們花時間努力研讀這本原文著作。
透過班上同學九人的分工合作,把重要的血液疾病章節作部份細讀和摘要報告;其次藉由團體讀書會研討下,進一部用「因果關係」和「時間軸」將臨床案例和血液學基本學理作對照和比較,最後將研究成果呈現。
本論:
這本書提供重要而多元與血液相關疾病常見的內容,例如貧血、白血病、凝血方面的疾病…。
從貧血來看,在台灣最常看到的是「海洋性貧血」輕型的帶原帶陰者高達佔6%總人口數;孕婦也必須做產前篩選和基因等等檢測;這些工作都是醫檢師工作範圍而且也有責任將此知識推廣於其他人群,Miss.黃羿嘉醫檢師所寫「海洋性貧血Thalssaemias」的文章可作補充報導。
有關於「溶血性貧血」,一般而言除了需知道「如何判讀病人有溶血?」也需要「找出溶血的原因」,所以透過溶血性貧血「HA案例」應該可以學到很多重要的知識,可進一步詳讀刁麗珍醫檢師所寫的文章「溶血性貧血 Haemopoiesis」。
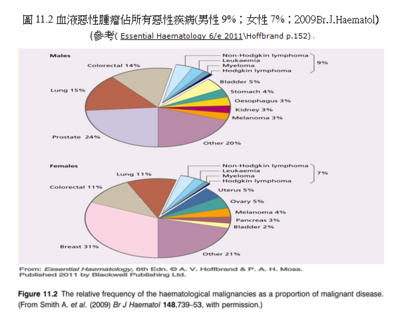
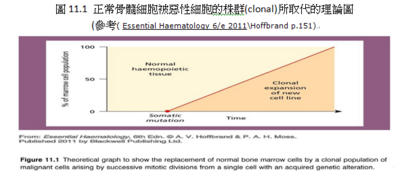
這次讀書會同學選擇了許多與白血病相關的主題(例如:急性白血病、慢性白血病、淋巴瘤等等即是所謂的「惡性血液腫瘤疾病」),可看出同學對這主題的興趣濃厚。在台灣,許多小孩常得的白血病是屬於急性淋巴性(ALL),而中老年人最常得的白血病則是慢性淋巴性(CLL);所以,本次專業研讀將專注於「血液惡性腫瘤」主題探討。「惡性血液腫瘤」的定義,是由骨髓或週邊淋巴組織的單一細胞經由遺傳的改變而衍生出的株群疾病(clonal diseases),惡性血液腫瘤的發生可因遺傳的改變(例如:點突變、染色體轉位、基因刪除)導致基因活性增加或腫瘤抑制基因活性減少;然而確切的原因仍不明,但是遺傳因子和環境的影響決定了發生血液惡性疾病的風險;按照歐美國家統計將近40%的人口中其一生中會罹患癌症,常見的血液惡性腫瘤統計顯示包括:NHL非何杰金氏淋巴瘤、L白血病、骨髓瘤、HL何杰金氏淋巴瘤;佔所有男性惡性疾病9%;女性惡性疾病7% (Br.J.Haematol,2009)。有關臨床個案舉例將由四篇學生的專題作品中陳述,四位同學分別是由:Mr.吳憲政主任所寫【何杰金氏淋巴瘤「Hodgkin lymphoma」和非何杰金氏淋巴瘤「Non-Hodgkin lymphoma」】; Miss.林雅雯醫檢師所寫【多發性骨髓瘤「Myelomatosis」】; Miss.劉怡伶芳療師所寫【慢性骨髓性白血病CML】;Ms.王貞乃所寫【急性骨髓性白血病AML】等等個別的專研文章作補充報導。
透過這次班上自主性讀書會活動,對這些疾病有更深度的了解,這是對血液學深入淺出很好的學習方式;此外,對於「凝血」疾病我們選擇其中一種叫「DIC」─所謂「散播性血管內溶血」;特別是在許多ICU加護病房中都可算是常被發現的重要疾病的併發症;「如何診斷DIC?」 、 「有哪些臨床檢驗數據可協助判讀?」(例如:須將APTT、血小板…一起做判讀);又如何應用這些臨床檢驗數據?因為DIC對病人造成許多嚴重的威脅,特別是在ICU個案中協助早期判讀和診斷DIC,透過併發症形成的有效因果控制、血小板的輸入、FFP輸入…等等可以挽回病人的生命,Miss.李佩玲護理師所寫的「瀰漫性血管內凝血疾病DIC」有很多補充。另外有一些學生也認為「血栓」也是重要的議題,所以也加入本此讀書會內容中,由Mr.蔡志勇醫檢師所寫「靜脈血栓」可看到。
其次,「輸血醫學」雖然已被歸類為另一範疇的專門學科,但是Essential Haematology這本書中也稍微有提到一些相關知識和輸血相關主題,加上同學到血庫實習的機會,Mr.林彥宇護理師所寫「談必須知道的「輸血」是很好的專題。
最後,黃老師認為這本書提供深入淺出的內容而且由其廣泛的視野例如:對基因的問題探討(例如海洋性貧血基因的探討、各種惡性腫瘤在實驗室是如何使用檢驗技術來診斷?配合其基因\染色體所導致的缺陷,臨床上也針對其特殊基因缺陷,特別是在許多白血病類型都已研發出許多有效的藥物治療。
因此,這些豐富的內容都很容易啟發同學對血液學相關主題,經過慢慢而深入的思維啟迪過程,特別是在對各類型疾病的病因去探索,找出合理的解決方式或治療方向,這也是我們選讀這本書籍作為讀書會專業研讀的本意,期待從選定各種主題中,同學們可以很有效率地並從其中獲得很多對血液學的精要洞解。
結論:
透過黃莉文教授所提出的臨床案例、 Hoffbrand所提出的論點、同學所提出的專題、及其他跨領域實習和採訪所提出的觀點,進一步認識與血液檢驗醫學診斷和其他精采而有趣相關議題,例如九位同學所分別針對 「貧血」主題而寫的專論有:【海洋性貧血Thalssaemias】、【溶血性貧血 Haemopoiesis】;針對「輸血」和「血栓」與「凝血」主題而寫的專論有:【談必須知道的「輸血」】、【靜脈血栓】、【瀰漫性血管內凝血疾病DIC】;以及對「血液惡性腫瘤」主題而寫的專論:【何杰金氏淋巴瘤「Hodgkin lymphoma」和非何杰金氏淋巴瘤「Non-Hodgkin lymphoma」】、【多發性骨髓瘤「Myelomatosis」】、【慢性骨髓性白血病CML】、【急性骨髓性白血病AML】等等。總之,透過一群人共同研討特定的主題,多元的學習與團體讀書會研讀,有助於對血液相關疾病的認識。
[編輯] 九位組員在各專業主題讀書專題分享摘錄
[編輯] 一、何杰金氏淋巴瘤HL &非何杰金氏淋巴瘤NHL
Mr.吳主任憲政醫檢師
前言:
淋巴瘤是血液疾病中最常見的一種,淋巴瘤一般而言可分為何杰金氏淋巴瘤「Hodgkin lymphoma」,簡稱HL;和非何杰金氏淋巴瘤「Non-Hodgkin lymphoma」,簡稱NHL。可以透過顯微鏡100%在HL細胞型態發現像貓頭鷹眼睛似的特殊細胞型態「Reed-Sternberg」簡稱RS之構造;HL另一個特點是當病患發病後,癌細胞會比較規則的延著淋巴結擴展,因此HL癌細胞發展的屬性上比較具「良性」;NHL相對下較複雜並且有更多不同分類法。目前可透過「表面標記的分析法」來區別NHL,並找出是屬於哪一類型的NHL,大部分的NHL都是在B細胞上增生,哪些B細胞上增生是較常見,而且是屬於較「惡性」的,這是我們想知道的;NHL的病人在分類中大約85%惡性NHL的病人都是屬於在B細胞上的增生,只有15%是在T細胞增生;醫檢師要清楚在病理細胞學上癌細胞的型態之外,還需要應用科學化的證據來診斷區別HL和NHL。
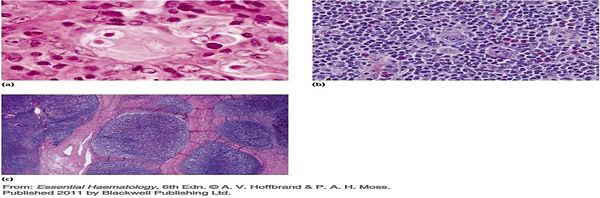
- 何杰金氏淋巴瘤組織學顯示(參考A.V.Hoffbrand p248.)
圖a顯示高倍鏡下所見淋巴結切片典型的「Reed-Sternberg」簡稱RS之構造;
圖b顯示混合細胞型; 圖c顯示結節性硬化型何杰金氏淋巴瘤。
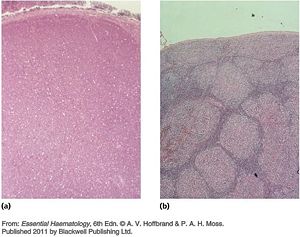
- 非何杰金氏淋巴瘤組織學顯示(參考A.V.Hoffbrand p257.)
圖a顯示淋巴球型淋巴瘤的瀰漫型擴散型態,正常細胞被腫瘤細胞所取代;
圖b顯示濾泡型淋巴瘤的濾泡型態或結節型態,腫瘤細胞擠壓週邊組織。
什麼是淋巴瘤?
這是一個典型的淋巴節腫的病人,正常淋巴節的主要功能是過濾除去身體內淋巴液的外來侵入的細菌或病毒,另外也負有產生免疫抗體及具特殊免疫功能的淋巴細胞,例如毒殺性T淋巴球等的功能;當人體受到一些內在或外在的致病因素刺激時,這些淋巴器官就會腫大起來,大部份的淋巴節腫與局部細菌病毒感染有關,而淋巴瘤則是一種由淋巴節或淋巴器官如脾臟或扁桃腺等長出的惡性腫瘤;淋巴瘤依腫瘤細胞型態的不同可分為何杰金氏淋巴瘤(Hodgkin's disease)與非何杰金氏淋巴瘤(Non-Hodgkin's lymphoma)兩種,兩者的臨床症狀很相似,但是其行為與預後卻有所差別。
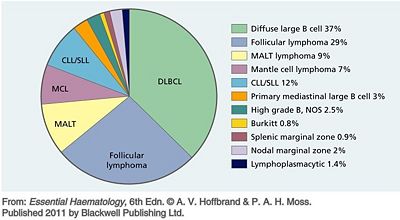
- 圖文顯示B細胞非何杰金氏淋巴瘤的相對發生率
DLBCL(瀰漫型大B細胞淋巴瘤);CLL(慢性淋巴球型淋巴瘤);MALT(黏膜相關淋巴組織);MCL(外套細胞淋巴瘤);PMLBCL(原發性縱膈腔大B細胞淋巴瘤);SLL(小淋巴球型淋巴瘤);NOS(未明示)。參考A.V.Hoffbrand p255.
淋巴瘤會有什麼症狀與徵象呢?如何診斷?
淋巴瘤最常以淋巴節腫大為初發症狀,尤其是在頸部、腋下或腹股溝等部位的淋巴節;它常是無痛性的,成串的淋巴節腫大,有些會伴隨發燒、體重減輕、肝脾腫大....等。當懷疑是淋巴瘤時,醫師會問詳細的病史及做身體檢查,血液檢查、胸部X光超音波或電腦斷層攝影及骨髓檢查等;淋巴瘤的確定診斷必須做手術切取部份腫大的淋巴節送病理組織切片化驗才可下診斷。
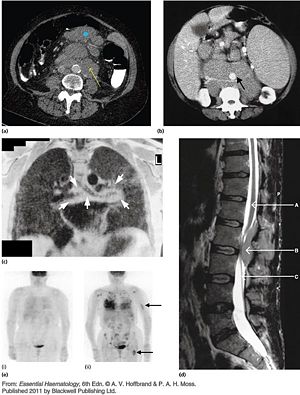
- 圖文顯示常見NHL影像檢查(參考A.V.Hoffbrand p263.)
圖a顯示電腦斷層(CT);圖b顯示 腹部電腦斷層掃描;圖c顯示 胸部核磁共振影像(MRI);圖d顯示腰和薦骨的MRI ;圖(e)Ⅰ顯示正子射出斷層攝影(PET) 非何杰金氏淋巴瘤病人無復發;圖(e)Ⅱ顯示PET(非何杰金氏淋巴瘤有廣泛性復發)
淋巴瘤的分期
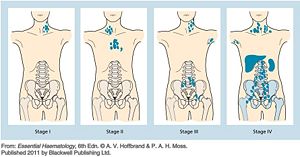
當一旦確定淋巴瘤的診斷時醫師會接著會做分期的檢查,淋巴瘤的分期通常以橫膈膜為界線,若病人的淋巴節腫大只局限於橫膈膜上或下的一處則稱作第一期;若有兩處淋巴節腫則為第二期;當淋巴節腫在橫膈膜兩邊皆有時則已進入第三期;若淋巴瘤侵犯到骨髓或肝臟則為第四期;淋巴瘤的分期再根據是否有無伴隨發燒、體重減輕或夜間盜汗等症狀分為A(無)或B(有)期因此當一個病人被診斷為第三期B時表示病人的橫膈膜兩側皆有淋巴節腫大且臨床上有發燒或體重減輕或夜間盜汗等的症狀,淋巴瘤的分期常可作為治療預後的參考。
- 圖文顯示何杰金氏淋巴瘤的分期(由左(第一期)…到右(第四期)。
淋巴瘤如何治療?
淋巴瘤的治療常依細胞型態與臨床分類有所不同;治療主要分為:
- (一)放射線治療,主要應用於第一期或第二期的淋巴瘤病人,尤其是何杰金氏淋巴瘤,效果很好。
- (二)化學治療,主要應用於第二期以上的淋巴瘤病人,治療常以多種抗癌藥物一併使用,通常每三個星期為一個療程,一般需要治療六至八個療程。
- (三)骨髓移植或周邊血液幹細胞移植,主要應用於復發性或對初次治療反應不好的淋巴瘤病人,利用高劑量化學療法與骨髓移植或周邊血液幹細胞移植,企圖讓傳統治療效果不好者仍有長期的存活。
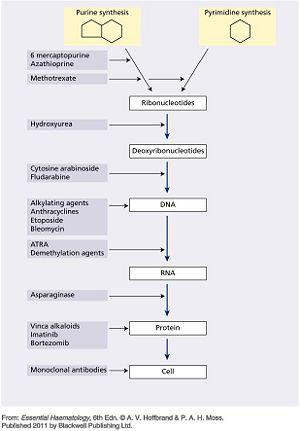
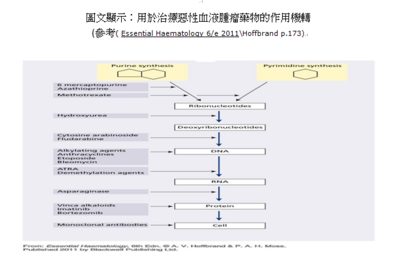
- 圖文顯示:用於治療惡性血液腫瘤藥物的作用機轉(參考A.V.Hoffbrand p173.)
臨床個案舉例:DLBCL瀰漫型大B細胞淋巴瘤案例(時間軸)
一位35歲女性病人主訴在右上腿外側有一3×3cm不痛之丘疹,已持續兩年,近半年側睡有壓痛感求診服藥cephalexin持續惡化,轉借皮膚科及腫瘤血液科…確診為NHL\皮膚大β-cell瀰漫性淋巴瘤(e1EA);經採用靜脈注射(單株抗體類型)
Rituximab(抗CD20)和八期化療後,全身CT\PET…等無異常、無復發、無轉移,達到完全緩解。

圖文顯示DLBCL(瀰漫型大B細胞淋巴瘤)的DNA微陣列(microarray),用27個基因的表現分析將個案分為典型的活化B細胞(簡稱ABC)或GCB(Germinal Center B cell) 參考A.V.Hoffbrand p262.
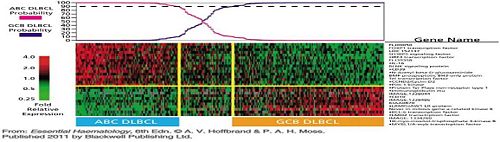
總結:
按照WHO將B細胞和T細胞腫瘤分類,NHL的病人在分類中大約佔85%,惡性NHL的病人都是屬於在B細胞上的增生,只有15%是在T細胞增生。醫檢師要清楚在病理細胞學上癌細胞的型態之外,還需要應用科學化的證據來診斷區別HL和NHL。淋巴節腫並不一定是淋巴瘤,唯有透過詳細的病史與檢查,分辨是一種良性或惡性的變化,尤其是要確定淋巴瘤時,淋巴節切片病理檢查更是必要不可或缺的,畢竟『確定診斷,對症下藥』才是正確的治療。
附錄:讀書會研討「問」與「答」
- Q1、何杰金氏淋巴瘤或非何杰金氏淋巴瘤的預後情況如何?
- A1、在台灣非何杰金氏淋巴瘤的發生率遠高於何杰金氏病,約為9:1,依據衛生署民國八十九年癌症統計得知非何杰金氏淋巴瘤在癌症的十大死因中名列第九。按照高醫血液腫瘤內科張授教肇松醫師的看法認為:何杰金氏淋巴瘤的預後很好,臨床上第一或二期的病人,其治癒率可高達80%~90%,若是進入第三或四期其十年存活率則會降至50%~60%。非何杰金氏淋巴瘤的預後視惡性度而定,低惡性度淋巴瘤雖不易根治,但五年存活率仍達70%;中高惡性度淋巴瘤侵襲性較高,存活率隨期別增高而降低,但對化學治療反應較好,因此約有30%至40%病人在治療後能達長期存活。
參考資料:
- 「Hodgkin lymphoma」&「Non-Hodgkin lymphoma」 ─ A.V.Hoffbrand」,Chapter 19-20,PP245-271,Essential Haematology 6/e 2011\Hoffbrand
- 網站:「漫談惡性淋巴癌-張肇松教授」&「淋巴瘤-張肇松教授」
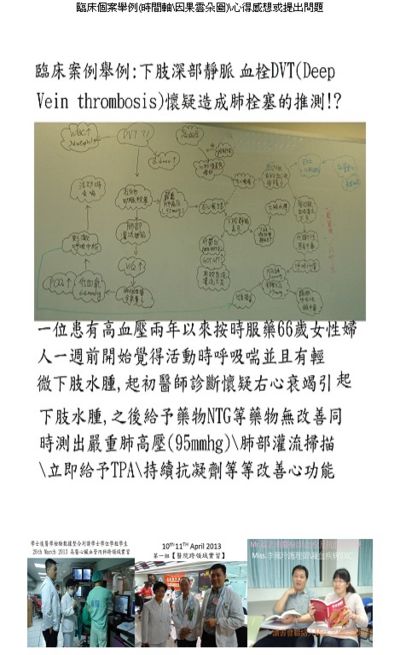
[編輯] 二、血栓;特別是「VT」這個議題
Mr.蔡志勇醫檢師
前言:
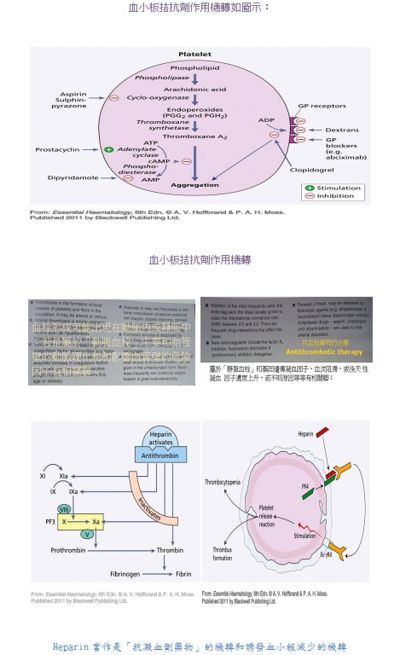
為什麼講到「血栓」這個名詞,對醫檢師是非常重要的議題。臨床上可將「血栓」分成兩大類型:第一大類是「動脈血栓」和第二大類就是「靜脈血栓」;大部份數的血栓以靜脈血栓(Venous thrombosis) 簡稱VT為主。VT產生時的臨床症狀,例如麻、腫、疼痛等等。臨床上以血管超音波掃描;若確診為栓塞時,是嚴重程度來決定如何處理的方法;除了開刀處理外,大部份在急性期給與Heparin治療;因此醫檢師必須知道Heparin作為是「抗凝血劑藥物」的機轉是什麼?Heparin的抗凝血藥效很好但是其半衰期很短,約60─90分鐘,使用Heparin過多,易造成腸胃道方面或腦出血風險的發生;反之使用Heparin過少或不足時無法有效降低血栓形成;臨床上藉由監控「血漿活化部份凝血活酶時間」(Activated Partial Thromboplastin Time), 簡稱APTT,在急性栓塞期對使用Heparin治療的監控上扮演很重要的角色。其次,醫師在臨床上使用口服抗凝血劑藥物(例如:Warfarin)治療;則需使用凝血酶原時間(ProthrombinTime)簡稱PT,因各實驗室的試劑不同,故需要有國際標準化比率(international normalized ratio)簡稱INR的建立,以利臨床醫師的判讀,醫檢師可提供重要貢獻。
本論:
在A.V.Hoffbrand這本書Essential Haematology上第27章所提到的血栓Thrombosis(特別是靜脈血栓)及抗血栓治療Antithrombotic therapy…
「血栓」是由血小板(platelets)和纖維蛋白(fibrin)兩類劑型在血液循環中所形成的固態物質,血栓形成可能出現在動脈內或靜脈中;若是屬於「動脈血栓」主要和血管壁的動脈硬化和和影響血管壁的危險因子有相關聯;例如高血壓、高血脂、抽菸、糖尿病。若是屬於「靜脈血栓」主要和基因遺傳凝血因子、血流阻滯、或後天性凝血因子濃度上升、或不明原因等等有相關聯;例如第五凝血因子Leiden、動情素oestrogen治療、手術後、懷孕、年齡、肥胖…等等。目前現代醫學診斷可以使用連續施壓超音波設備合併多種醫療儀器掃描;例如Doppler、MRI、靜脈血管攝影;血漿中D-dimer濃度檢測也有助於協助診斷。
「肺動脈血管栓塞」的醫學診斷可以使用胸部X-ray、心電圖、換氣─灌流同位素攝影、CT。「靜脈血栓」的病人大都使用抗凝血劑藥物預防和治療;特別是未分層Heparin製劑類型之藥物,常常被使用低分子量在皮下注射給藥方式;而口服類型治療藥物以Warfarin最常用,主要維持INR在2.0到3.0;但是需特別注意劑量和其藥物動力學變化,Warfarin和某些藥物併用有「藥物交互作用」的產生。
[編輯] 三、「海洋性貧血」─Thalssaemias這個主題
Miss.黃羿嘉醫檢師
前言:
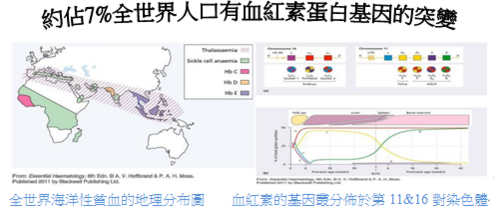
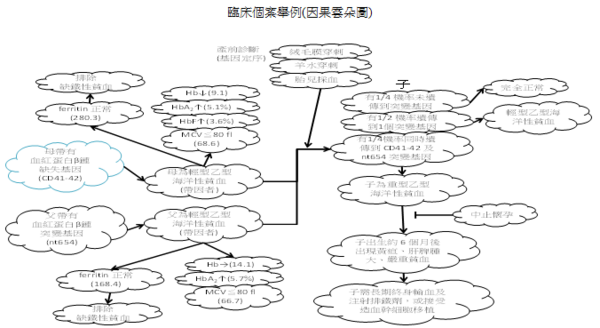
首先請大家一起來思考「海洋性貧血」─Thalssaemias這個主題;輕型海洋性貧血(Thalssaemias minor)的病人在台灣的盛行率非常高,大約佔人口數6%而且大約在每百人中就有6名是帶有Thalssaemias of minor(+)的基因型(--/αα);此種帶基因者(trait)在台灣特別是指α-thalssaemia-1就是所謂的「minor thalssaemia -1」,因為這類型的帶因者的兩個α-基因上的缺陷都是發生在同一條染色體上,如此若是一位帶有「α- minor」輕型海洋性貧血的爸爸,和具有「α- minor」輕型海洋性貧血的媽媽結婚後,其後代會有產下死胎的孩子約佔四分之一的機率,因此對於在台灣這樣高機率的輕型海洋性貧血的產婦要做「產前篩選」就更顯為重要。檢驗科技很幸運的發現可以有效的對於這一類型的病人或產婦做篩選之檢驗項目,最先的思考流程是先考慮病人是否罹患小球性貧血之中「缺鐵性貧血」Iron deficiency anaemia簡稱IDA的可能性?醫檢師只需要做病人的CBC、血清Delet?等等之測定;先檢測病人貧血型態是哪一種?可以排除IDA的可能性並且確立是輕型海洋性貧血之後,再做血紅素的電泳就可很快分析出輕型海洋性貧血是屬於α- 或β-;由此可看出實驗室所提供的檢驗數據對判讀輕型海洋性貧血的重要性。另一方面值得注意的問題是幾十年來在台灣提供對輕型海洋性貧血孕產婦和其配偶(α- 或β-輕型海洋性貧血)的特別產前篩檢項目─免費的胚胎羊膜穿刺檢查;台灣衛生單位幾乎盡全力於降低β-輕型海洋性貧血的孩子之出生率並控制在每年僅有1-2名出生患嬰;然而近年來β-輕型海洋性貧血的孩子之出生率又逐漸升高,追究其原因之一乃是外籍新娘和配偶(例如來自東南亞或中國大陸),這些外籍配偶當中有人是帶有β-輕型海洋性貧血的基因突變,當這些外籍配偶無法在第一時間領取到媽媽手冊,可能錯過篩檢機會而不幸產下β-重型海洋性貧血的孩子,而這類β-重型海洋性貧血的孩子需終生輸血和注射排鐵劑除了病人痛苦也使健保費用增加,醫檢師應該可以積極的提出有效策略建議以避免這樣悲劇的發生。
本論:
海洋性貧血是一種隱性遺傳的血液疾病,基因的變異會影響到血紅蛋白的合成,使得紅血球變小,並會影響到血紅素及血液攜帶氧氣的能力而導致貧血。此病流行於地中海、中東及東南亞一帶地區,這也是為台灣常見的單一基因遺傳疾病之一,約有 5%~8% 的人為此病之帶因者。海洋性貧血可分為甲型(α型)和乙型(β型)。若夫妻雙方均為同型海洋性貧血的帶因者,所生的小孩有 1/4 的機率罹患重型海洋性貧血。其中甲型重症的寶寶在懷孕中期以後即會出現胎兒水腫,大部分在出生後不久即死亡,少數會胎死腹中,同時也可能會危及孕婦的生命及健康。乙型重症的寶寶在懷孕期間不會表現出不正常,但在出生後約 6 個月即必須需要進行骨髓移植或開始終生輸血及施用排鐵劑。產前檢查是預防生下重症患者的最好方法。台灣自1993年起推動海洋性貧血防治,除衛生署補助產前遺傳診斷服務醫療費用外,全民健保亦提供免費的產前檢查,懷孕 6 到 8 週的孕婦進行產前檢查時,即能找出MCV≦80fl高危險群孕婦來提供進一步的檢查,透過產前診斷,原已將每年重型乙型海洋性貧血出生人數已降低至1-2人。然而目前台灣地區外籍新娘以倍數日增,同樣高帶因率東南亞國家的新住民帶來了新的變異基因,語言及文化隔閡亦影響到優生保健介入措施的成效,如何使所有的孕婦充分瞭解其應知曉的資訊,是我們醫療團隊及政府亟待解決的問題。
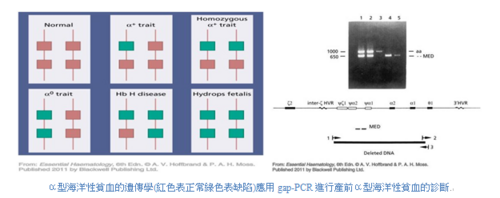
在A.V.Hoffbrand這本書Essential Haematology上第7章所提到的血紅素的遺傳病變Genetic disorders of haemoglobin(特別是海洋性貧血─Thalssaemias)…血紅素的遺傳病變可分成兩大類型:第一類型是因為α- globin鍵或β-globin鍵之合成減少;第二類型是因為異常的血紅素製造中發生結構上錯誤而引起。臨床上第一種海洋性貧血(Thalssaemias\α-或β-)會視為是小球性貧血,其紅血球個數會增加,若在基因四個α-globin鍵都被刪除(缺失)就會引起胎兒水腫無法生存。若是基因缺陷情況發生在β-globin鍵的就會引起胎兒罹患β-重型海洋性貧血的孩子,孩子需終生輸血和有高度罹患鐵質過多症的風險。
所謂「中度海洋性貧血」(Thalssaemia intermedia)是包括一群由溶血的嚴重程度分類由輕度到中度貧血疾病的臨床分類,此型態一般是由β-海洋性貧血的變異所造成。是最常見發生在β-globin鍵上鐮刀型的血紅素紅血球突變是屬於第二類型,乃是因為異常的血紅素製造中發生結構上錯誤而引起的;若是屬於相同合子(SS) )就會引起合併有血管阻塞危象、嚴重的溶血性貧血疾病,臨床上病人常會發生骨骼和軟組織的疼痛,例如疼痛部份在胸部、脾臟、中樞神經系統。
孕婦產前篩檢項目可應用「聚合酶鍵反應」polymerase chain reaction簡稱PCR,此種檢驗技術可放大絨毛膜上的DNA病監測出遺傳上嚴重異常的血紅素合成之缺陷,可考慮是否適當地終止懷孕。
心得:
學生本身就是海洋性貧血的帶因者,因此在進行這次的讀書會討論時,就對海洋性貧血這個議題很感興趣。除了在本書中所介紹的學理外,藉由這次讀書報告的討論讓我對海洋性貧血有進一步的認識,例如:產前檢查的流程、檢驗方法的發展以及人口組成的改變所造成的影響等等。海洋性貧血的產前診斷是基因研究運用於醫學上最成功的例子之一,也是預防是最好的治療最佳印證。

[編輯] 四、溶血性貧血 Haemopoiesis
Mrs. 刁麗珍醫檢師
前言:
在A.V.Hoffbrand這本書Essential Haematology上第6章所提到的溶血性貧血Haemopoiesis…紅血球的壽命縮短是造成溶血性貧血的主要原因;因為紅血球可能在血管外被分解例如:網狀內皮系統reticuloendothelial system簡稱RT,也可能在血管內被分解例如:血循環。紅血球在血管外被分解型態的溶血性貧血包括黃疸、膽結石、脾臟腫大常伴隨網狀內皮紅血球數上升、非結合性膽紅素(unconjugated bilirubin) 數值上升、結合球蛋白(haptoglobin)消失;紅血球在血管內被分解型態的溶血性貧血包括因為ABO血型輸血不合所導致的血紅素溶血(haemoglobinaemia)、變性血紅素蛋白的溶血(methaemalbuminaemia)、血紅素尿(haemoglobinuria)、血鐵質尿(haemosiderinuria)…等。
本論:
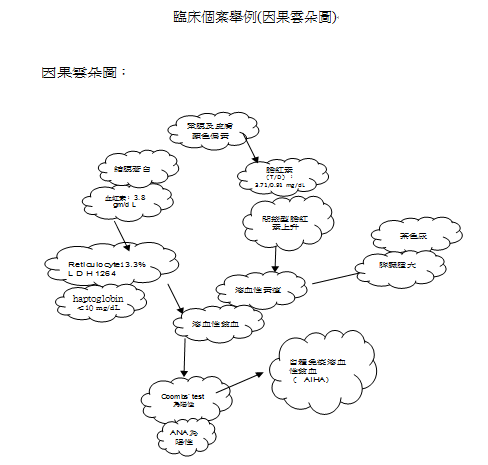
講到診斷「溶血性貧血」是須依靠血清中膽紅素【(bilirubin)包括total\Indirect\direct】、血管內結合球蛋白(haptoglobin)是否下降?等等評估病人是否發生溶血;確定溶血後還需要找出溶血的原因;溶血的原因可分成四大類:第一類是「原紅血球的增多症」,須做紅血球的參透脆性試驗;其次是「先天性葡萄糖6磷酸脫氫酶缺乏症」(Glucose-6-phosphate dehydrogenase ,簡稱G6PD的缺乏,須做G6PD的酵素活性試驗看是否有下降;再其次是「陣發型夜間血色素尿症」paroxysmal nocturnal haemoglobinria,簡稱PNH,須做phosphatidylinositol glycan糖水試驗、血清酸化試驗HT測試;最後就是「自體免役引起的溶血性貧血」,簡稱AIHA,須做Coombs’test,此試驗方式又分為測紅血球膜上是否有抗體叫「direct Coombs’ test」簡稱DAT,和測血清中是否有抗紅血球的抗體「Indirect Coombs’test」簡稱IAT。若做Coombs’test之後得到醫學檢驗數據是DAT(+)\ IAT(+)時我們就可以確定病人溶血原因是由AIHA所引起的。總之,病人透過抽血和驗尿就可以很容易確立溶血性貧血之診斷。
若是出於紅血球本身就有的缺陷是「先天性溶血性貧血」;若是因為受環境引起的紅血球異常就叫「後天性溶血性貧血」。前者在遺傳學上的先天性缺陷症包括:遺傳性球狀紅血球(hereditary spherocytosis,簡稱HS)是因為缺陷發生在紅血球的細胞膜上;其次是因為酵素酶的缺乏症例如:G6PD的缺乏症,以及「丙酮酸鹽激脢缺乏症」pyruvate kinase deficiency,簡稱PKD的缺乏症;最後是因為血紅素缺陷而導致的鐮刀型紅血球貧血(sickle cell anaemia)…。引起後者所造成的後天性溶血性貧血原因有很多,包括所謂「溫型溶血性貧血」和「冷型溶血性貧血」、對紅血球細胞的抗體「自體免疫型溶血性貧血」和「異體免疫型溶血性貧血」、紅血球破脆症候群、感染、毒素、陣發型夜間血色素尿症…。
假若「紅血球破壞會增加」會導致「溶血性貧血」;臨床上,可看到(1)血紅素缺陷:如海洋性貧血等。(2)紅血球細胞膜缺陷:如遺傳性球型紅血球症。(3)紅血球代謝缺陷:如G6PD缺乏症等。(4)免疫性溶血性貧血:如自體免疫性溶血性貧血。(5)物理傷害:包括微小血管病變及熱傷害等。(6)氧化物質傷害:尤其是在G6PD缺乏症。(7)感染引發:如瘧原虫等。(8)夜間陣發作性血紅素尿症(PNH)…等等。
評估溶血須靠實驗室檢查包括:紅血球數,血紅素,MCV,網狀紅血球,紅血球形態抹片檢查,膽紅素(全部/直接型),乳酸去氫酶(LDH),血紅素結合蛋白(haptoglobin),直接型Coombs’test…等等。 常常有人問「有無黃疸發生?或LDH值上升?」答案是「有」,通常有溶血現象,抹片檢查可能看到:(1)球型紅血球(遺傳性球型紅血球症,自體免疫溶血性貧血);(2)鐮刀形紅血球(鐮刀型貧血症,鐮刀型-β型-海洋性貧血);(3)靶狀細胞(血紅素SC 疾病);(4)低色素性紅血球,含核紅血球(同合子型乙型海洋性貧血);(5)微小血管病變(HUS, TTP,DIC);(6)咬痕細胞/起泡細胞 (bite cells/blister cells):如G6PD deficiency。 也有人問「貧血是否伴隨網狀紅血球之代償不足?」答案是「有」,可評估紅血球的大小。如果是屬於小球性的(microcytic),通常是因為血紅素合成的缺陷: 鐵質不足,海洋性貧血帶原者,鉛中毒;如果是屬於大球性的(macrocytic),則看是否中性球分葉增加(即megaloblastic changes),(1)如果是,則考慮:葉酸缺乏,維他命B12缺乏。(2)如果不是,則考慮:肝硬化肝病,急性大出血,急性溶血性貧血。此外,如果是屬於紅血球大小正常(normocytic)答案是「有」,則考慮:慢性疾病引起的貧血,腎臟病引起的貧血,甲狀腺功能低下引起的貧血。
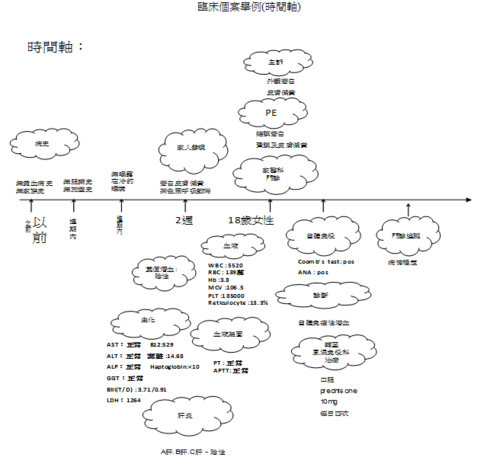
臨床個案舉例:「自體免疫溶血性貧血個案報告」;病患為十八歲女大學生,無特殊過去病史,亦無特殊家族病史。此外,病患無特殊服藥史,近期內無旅遊史,近期內也不曾曝露在冷的環境。兩週以來,家人發現病患外觀較為蒼白及皮膚顏色偏黃,此外有茶色尿及運動時呼吸較喘的現象。理學檢查除結膜顏色蒼白、鞏膜及皮膚顏色偏黃。腹部超音波顯示僅脾臟腫大。實驗室化驗部分結果如下:WBC:5,520/cumm,RBC:1,390,000 /cumm,Hb:3.8 gm/d L, PLT:185,000/cumm,MCV:106.5 fl,維生素B12:529pg/mL,葉酸:14.68 ng/mL,網狀紅血球(reticulocyte):13.3%,膽紅素(全部/直接型):3.71/0.91 mg/dL,LDH:1264U/L,血紅素結合蛋白(haptoglobin)<10 mg/dL,直接型Coombs’ test為陽性。肝臟酵素(AST,ALT, ALP, γ-GT)及血液凝固測試(PT, APTT)均在正常範圍之內,肝炎檢查(A, B, C型肝炎)亦為陰性。糞便潛血為陰性。自體免疫的血清指標僅ANA為陽性(160倍)。病患診斷為自體免疫溶血性貧血(autoimmune hemolytic anemia, AIHA)。目前病患使用類固醇治療(口服prednisone 10mg,每日四次),病況穩定。
心得感想:我的思維模式如下;
當「懷疑有溶血性貧血」→先判斷「平均血球體積(Mean corpusaular colume)正常或上升」接著「評估是否有紅血球破壞增加或紅血球生成增加的情形」→考慮 1.周邊血液抹片(Spherocyte球狀:HS,AIHA;Schizocytes碎片:DIC,HUS,TTP)\ 2.網狀血球數目(reticulocyte偏高,可能有溶血、出血)\ 3.血紅素結合蛋白(haptoglobin)降低,間接膽紅素升高→應用 「Coomb’s test」評估到底是 (+)免疫有關的溶血性貧血?還是(-)非免疫引起的溶血性貧血、出血?→ 接續考慮「自體免疫造成的溶血性貧血(Autoimmune hemolytic anemia, AIHA)」;AIHA包括 (1)中等到嚴重程度的貧血 (2)球狀血球 (3)紅血球存活期縮短 (4)Direct antiglobin test(DAT)陽性(5)骨髓中紅血球序列細胞大量增殖 (6)網血球數目增加。
提出問題:
- Q1、自體免疫性溶血性貧血以呼吸道及病毒感染為主要病因?
- A1、(1). IgM抗體最常見於黴漿菌的感染,也可見於傳染性單核球增多症、CMV感染及腮腺炎(mumps)等冷凝集素疾病。 (2). IgG抗體引發者,溶血在脾臟中進行,IgM抗體者則在肝臟中進行,但大量IgM抗體則可造成血管內溶血,直接威脅腎臟功能,臨床症狀主要為蒼白、黃疸、肝脾腫大及深茶色尿,嚴重者會有心肺窘迫。 (3). 血液抹片可見到網狀紅血球增加、多色素性及小球狀紅血球等。確定診斷靠直接Coombs試驗陽性。IgG抗體者IgG Coombs試驗呈現陽性,C3 Coombs試驗也可能陽性。
- Q2、b溶血與貧血如何區分?
- A2、正常紅血球的壽命是110~120天,若紅血球因某些因素,提早被破壞而壽命減短,則稱溶血;若骨髓製造紅血球的速度趕不上被破壞的速度,貧血便發生。臨床表現:可能引起溶血性疾病而表現貧血及黃疸,嚴重時需要輸血。此症的嚴重度不一,而有些人則有嚴重的貧血而呈現蒼白、黃疸、倦怠及運動不耐、肝脾腫大、發生色素性膽結石。溶血性貧血分為:(1)細胞內因素:如細胞膜、酵素、血紅素的異常。(2)細胞外因素:如抗體、人工瓣膜、感染。
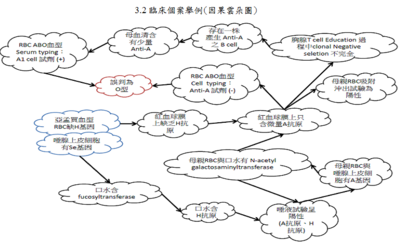
[編輯] 五、談必須知道的「輸血」
Mr.林彥宇護理師
一、前言:
「輸血」之前有三個必須要知道的檢驗項目:ABO血型的檢測(包括血袋和病人的血型)、不規則抗體的檢測(包括監控不規則抗體的有無?及當檢測到不規則抗體之後的處置?進一步對不規則抗體的確認)、輸血前的交叉試驗(大交叉)。
從捐血者到捐血中心(捐血車)捐血到病人接受血袋捐血的過程:如何確定「安全的輸血」?例如:如何排除血袋中血液沒有病毒;如何發現捐血者沒有各種血液問題;甚至到醫院血庫、病房病人輸血前監測;大部份都是醫檢師的工作範圍;也就是必須要知道「輸血」的重點。此外,萬一在可行的情況下輸血卻不幸發生「輸血後反應」,除緊急再抽血處理外,醫檢師也須協助分析「輸血後反應」可能原因是什麼?例如透過實驗室來發現並確認是白血球WBC所引起的?還是血清中抗體所引起的「輸血後反應」?
二、摘要:
有關在A.V.Hoffbrand這本書Essential Haematology上第29章所提到的輸血 Blood transfusion…「輸血」包括安全的從捐血者血液的採集到輸注到病人的過程;最常見的是只紅血球的輸血,並且捐血者和受血者的紅血球必須是配合的。謹慎對捐血者的篩選和微生物項目的監控可以保障捐血者和受血者。超過四百種紅血球抗原已被發現,而且ABO與RH血型是最重要的輸血抗原;例如:這些通常為IgM自然形成的紅血球抗體是指體內因為缺乏A型或B型的抗原而產生。特別是懷孕或輸血時期因為抗原暴露「抗體」也可能形成;因此為確保紅血球是相容的就必須以受血者的血清和捐血者的紅血球進行「交叉試驗」(Cross-matching)。另外輸血的副作用有很多包括:溶血反應、因白血球或蛋白質所引起的發燒、循環過度、輸血感染(病毒性)、鐵質過多(長期輸血)…等等。最後A.V.Hoffbrand還提到除了紅血球之外的血品項目,例如:血小板、蛋白質製品(新鮮冷凍血漿,簡稱FFP)、白蛋白溶液、凝血因子濃縮品、免疫球蛋白…等等。
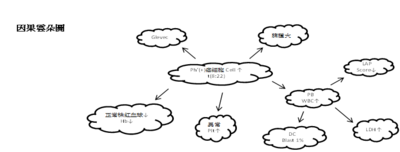
三、臨床個案舉例(時間軸\因果雲朵圖)\心得感想或提出問題
3.1臨床個案舉例(時間軸)
四、問與答
- 問Q1、自體輸血有何好處?
- 答A1、按照「輸血小常識 -劉大智教授」(高醫醫訊 第二十 卷第二期)
(一)避免因輸血引起的傳染性疾病,如:肝炎、愛滋病等。 (二)避免輸血反應的發生。 (三)減少因輸血而引起的免疫抑制作用。 (四)有助於刺激骨髓紅血球生成。 (五)新鮮自體血有高濃度的2-3DPG能有較高攜氧能力。 (六)避免血型與核血的人為操作失誤。 (七)免除因血荒缺血或稀有血型之血液供應問題。
- 問Q2、在高醫臨床床見輸血血品有哪些?
- 答A2、按照血庫丁鑠鈞醫檢師輸血在民國七十年以前使用的是全血,民國七十年以後開始有輸成份血的概念出現,現在絕大部份輸血皆是輸用成份血。成份血可分:紅血球濃厚液(Packed RBC)、血小板濃厚液、新鮮冷凍血漿、洗滌紅血球(Washed RBC)、減除白血球之紅血球濃厚液(Leukocyte-Poor RBC)、白血球濃厚液(WBC Concentrate)。
五、心得感想:
輸血是臨床上常見的治療,依據病人狀況如腸胃道出血、肝疾病導致血小板低下、車禍或手術導致大量出血、血液疾病...等,將輸注不同種類的血品。輸血是一個很需要嚴謹作業流程的治療,學生身為臨床護理人員通常是執行採血、輸血、監測病人生命徵象的作業,但對於判定病人及血袋的ABO、RH血型、檢測是否有不規則抗體,卻是隔行的門外漢。藉由這次研讀此書並配合案例,可以發現檢驗不規則抗體的重要性,同時經過這次在血庫的實習,也認識到了其他亞型血型。由血庫檢驗人員在實驗室檢測病人血型時,可發揮檢驗的專業判讀,避免授血者發生輸血不良反應。雖然人們通常是在過去的錯誤中學習,但在每一次的學習中吸收新知的感覺是美好的,並且要藉由新知來避免更多的錯誤!
六、參考資料:
- 「Hodgkin lymphoma」&「Non-Hodgkin lymphoma」 ─ A.V.Hoffbrand」,Chapter 19-20,PP245-271,Essential Haematology 6/e 2011\Hoffbrand
- 網站:「輸血小常識 -劉大智教授」血庫丁鑠鈞醫檢師\劉大智主任(高醫醫訊 第二十卷第二期89年7月)
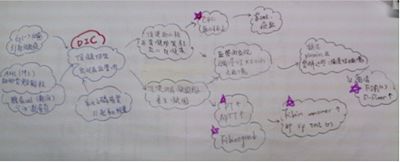
[編輯] 六、 DIC:血管內瀰漫性凝血疾病
Miss.李佩玲護理師
前言:
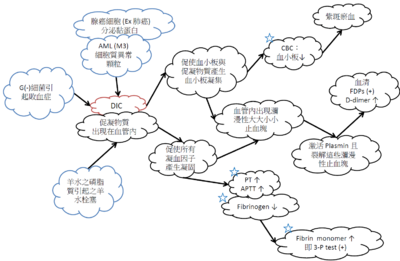
血管內瀰漫性凝血(disseminated intravascular coagulation,DIC)或稱「散佈型血管內凝血症」 是許多疾病發展過程中的一種複雜的病理過程,當人體因為感染、發炎或是惡性腫瘤影響,引起凝血系統活化,導致血管內血栓的形成,影響各個器官的血流供應,嚴重時甚至會造成多重器官的衰竭(multiple organ failure),而另一方面,也因為血小板和凝血因子的大量活化,容易造成出血(Bleedung)的情形產生。這是一種嚴重的出血性綜合症。其特點是在某些致病因素作用下首先出現短暫的高凝狀態,血小板聚集、纖維蛋白沈著,形成廣泛的微血栓,繼之出現消耗性低凝狀態併發繼發性纖溶亢進。臨床表現為出血、栓塞、微循環障礙及溶血等。急性型病勢兇險,如不及時治療,可危及生命。
本論:
DIC常有一個原發性疾病存在導致凝血問題產生,此原發性狀況常因1.”感染”、2.AML(M3)疾病、腺癌等因黏液或細胞質內顆粒引發、3.生產時意外例如:胎盤早期剝離(placenta abruption)及羊水栓塞(amniotic fluid emboli),則會自胎盤釋放出一些磷脂質,類似thromboplastin的物質進入母親體內循環,引發母親凝血功能活化而致DIC的產生。目前如果病人在DIC早期時,需要馬上趕快監控 1.DIC TEST 2.找原因 3.給血小板濃厚液、新鮮冷凍血漿。
評估DIC須實驗室檢查: 血小板(PLT)↓,PT↑,APTT↑,Fibrinogen↓,3’P test(+), FDP(+),D-Dimer(+)需以上實驗室檢查值完全符合。
臨床表現:DIC的臨床表現依據原發病的病情、發病的緩急、症狀輕重將DIC分為三型:①急性型:病情急劇兇險,通常在數小時至1~2d內發病,常有嚴重出血,血壓下降甚至休克,往往因休克和大出血而在短期內死亡;②亞急性型:症狀多在數天至數周內出現,可有靜脈或動脈栓塞症狀;③慢性型:較少見,起病緩慢,病程可達數月甚至數年,高凝血期較明顯,出血不嚴重,可僅見瘀點或瘀斑。本型易與原發疾病症狀混淆而被忽視。各型DIC臨床表現的共同特點如下:
- 一、出血
- DIC往往是突然發生的廣泛、自發性出血,僅少數隱匿出現而出血不明顯。出血程度不同,常為皮膚粘膜出血。傷口及注射部位滲血可呈大片瘀斑。嚴重者可有胃腸道、肺及泌尿道等內臟出血甚至顱內出血。分娩或產後流出的血液可完全不凝或凝成很小的凝塊。
- 二、栓塞
- 微循環有廣泛血小板和(或)纖維蛋白血栓形成,導致器官缺血、缺氧、功能障礙,甚至組織壞死。栓塞症狀依栓塞部位、程度、持續時間而定。內臟栓塞最常見於肺、腦、肝、腎和胃腸道等,引起相應器官有關的症狀,如肺栓塞可有胸痛、呼吸困難、紫紺及咯血。腦栓塞引起頭痛、偏癱、瞳孔異常變化及意識障礙等。腎廣泛栓塞可致腎功能損害出現腰痛、少尿、蛋白尿或無尿。胃腸道粘膜缺血、壞死可有嘔血、黑便。皮膚栓塞可出現指、趾、鼻、頰及耳部紫紺甚至幹性壞死。
- 三、微循環障礙
- 主要見於急性型。由於血管閉塞,回心血量減少,心輸出量降低,患者可在短期內出現低血壓或休克。皮膚粘膜出現紫紺,並有少尿、尿閉、呼吸及迴圈衰竭等症狀。DIC患者發生休克後因組織缺氧、酸中毒、血液淤滯等又可加重DIC的發展,形成惡性循環,甚至導致不可逆性休克。
- 四、微血管病性溶血
- 血管內凝血使微血管腔變窄,腔內的纖維蛋白條索可使紅細胞在通過時引起機械損作和碎裂,甚至溶血。溶血一般較輕,早期常不易察覺。大量溶血時可出現黃疸。此時紅細胞大量破壞,游離出紅細胞素,後者具促凝作用又可加重DIC。
治療包括:
- 一、消除誘因,治療原發病
- 此乃終止DIC的根本措施,例如積極有效地控制感染、敗血症,及時清除子宮內容物(殘留胎盤、死胎等),抗腫瘤化療等。糾正引起DIC的誘因,如補充血容量,防治休克,改善缺氧狀態,糾正酸中毒及電解質紊亂等。
- 二、肝素
- 對診斷明確的DIC肝素應及早使用,最好在高凝血期應用。肝素治療適應證:①病因不能及時除去者;②準備手術除去病因時為防止術中、術後促凝物進入血循環加重DIC,可短期應用;③準備補充凝血因數或用纖溶抑制劑應先用肝素;④慢性及亞急性DIC患者療效較好,值得應用。但對出血傾向及出血性疾病如近期咯血、嘔血、各種手術後大創面有出血者或以纖溶亢進為主者不宜用肝素。
- 三、抗血小板藥
- 適用於輕型DIC或高度懷疑DIC而未肯定診斷或處於高凝狀態的患者。常用雙嘧達莫,劑量稍大,每日200~400mg可單獨應用也可與低分子右旋糖酐合用,但不與肝素合用,以免加重出血。阿司匹林可用於慢性DIC。
- 四、補充凝血因子 在應用肝素的同時如APTT時間已顯著延長者可輸新鮮全血或新鮮血漿以補充凝血因數。纖維蛋白原顯著降低(<1g/L)者可輸纖維蛋白原濃縮劑,每次2~4g,使其濃過達1.5g/L以上。血小板顯著減少者可輸血小板懸液。
- 五、抗纖溶治療
- 抗纖溶藥物在DIC早期忌用,只有當繼發性纖溶亢進成為出血的主要原因時才可與足量肝素同時應用。其作用是競爭性抑制纖溶酶原啟動物,常用藥有6-氨基已酸(EACA)、氨甲苯酸(止血芳酸、PAMBA)和止血環酸或抑肽酶。儘管抗纖溶治療有利於止血,但可加重組織缺血、缺氧、壞死,在少尿、休克時可能使病情惡化,故認為弊多利少,盡可能少用或不用。
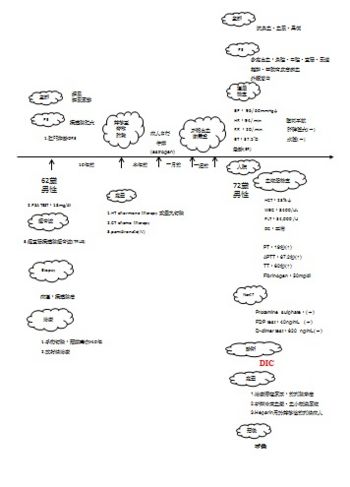
DIC前列腺癌個案報告:
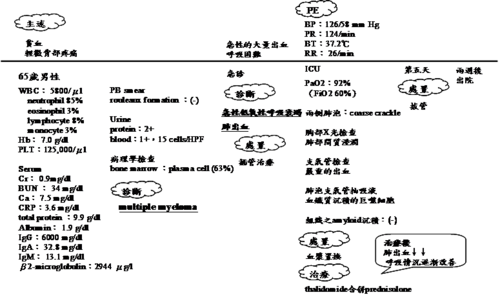
病人為七十二歲男性,因為一直流鼻血、血尿、黑便來到急診,經過PE(身體評估):病人外觀蒼白,在鼻腔、口腔、直腸、尿道等處有多處出血的現象,在軀幹、四肢則有皮膚瘀血的情形,生命徵象:體溫:37.5℃、心跳:94次/分、呼吸:20次/分、血壓:96/60mmHg↓,腹部平軟、肝脾腫大(-)、水腫(-)。病人在十年前就因頻尿及解尿困難,經過肛門指診診斷為攝護腺肥大,更進一步經直腸攝護腺超音波(TRUS)及切片確診:攝護腺癌,手術切除。半年前因身體不舒服、疼痛,經由電腦斷層及核磁共振檢查病人癌症產生轉移,轉移至脊椎及肺臟。一個月前病人自行停藥(ESTROGEN),一週前病人牙齦出血漸漸嚴重,最後出血情形越來越嚴重經由家屬送到醫院急診求治。
實驗室化驗部分結果如下:WBC:8,400/cumm,HCT:23%↓,PLT:34,000/cumm↓,DC:正常,血液凝固測試PT:19秒↑;APTT:67.2秒↑,Fibrinogen:50ng/dl↓,3’P test:(+),FDP test:40ng/dl(+),D-Dimer test:620ng/dl(+)。
病人治療:1.先找原因:前列腺腫瘤引發2.治療出血:新鮮冷凍血漿、血小板濃厚液輸注3.heparin治療轉移性前列性癌所引發的栓症。結果:預後不佳。
討論:
經由在書本中的知識及更重要的與同學們的討論,讓我對DIC這可怕的醫學名詞有更深刻的認識,當DIC的早期病人的危險是很容易出血,萬一沒有控制好其引發的原頭,會容易導致病人血液中的血小板及凝固因子凝固又裂解,最後一直不斷地進入所謂”DIC晚期”,病人就是一直遭遇出血又有血栓的局面,最後最嚴重的狀況是有些器官呈現出血:腸道黏膜出血、鼻出血、血尿…,有些器官則有血栓而導致中風、心肺栓塞、腸道黏膜缺血…等,所以第一步趕快由實驗室數據來判讀確定病人是否有DIC,第二步儘快找出DIC的源頭是甚麼,並在病人進入DIC晚期前給予病人治療,儘早給予病人治療,而在何時判讀病人將進入DIC的過程是困難的,也是醫療從業人員在臨床上最大的困難及挑戰。
心得感想:
血管內瀰漫性凝血(disseminated intravascular coagulation,DIC)在臨床上是一種令人聞之喪膽變色又摸不著頭緒的症狀,幾乎一聽到DIC就跟死亡畫上等號。雖然近來因為醫療不斷進步,可以考慮使用針對凝血功能異常的一些支持性療法,目前較為成功地APC的使用,可以降低嚴重敗血症病患的死亡率,但仍然有許多源發病因導致的DIC一直無法有效的控制,DIC的治療有許多可以研究的空間,尤其是因敗血症所導致的器官衰竭,其致死率極高,所以了解DIC及如何治療DIC造成凝血功能異常所導致的多重器官衰竭,將是未來努力及改善的目標。
文獻參考:
- Levi M, ten Cate H: Disseminated intravascular coagulation. N Engl J Med 1999; 341:586-592
- Levi M: Disseminated intravascular coagulation: what’s new? Crit Care Clin 2005; 21:449-467
- Levi M: Disseminated intravascular coagulation. Crit Care Med 2007; 35:2191-2195
- Weiner CP: The obstetric patient and disseminated intrtavasculat coagulation.Clin Perinatol 1986; 13:705-717
- 血管內瀰漫性凝血反應(disseminated intravascular coagulation; DIC)的近況,國防藥理學研究所-蔡欣容醫師
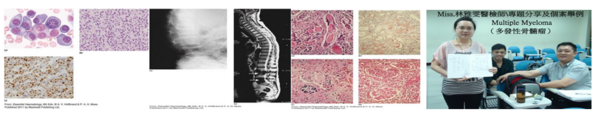
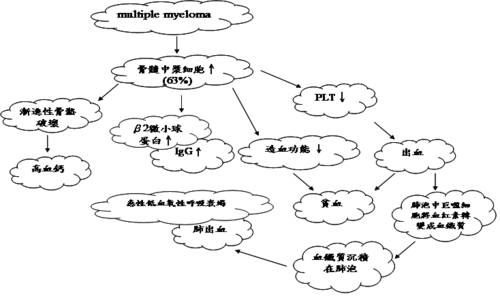
[編輯] 七、 Multiple Myeloma(多發性骨髓瘤)
Miss.林雅雯醫檢師
前言:
在台灣,多發性骨髓瘤(Multiple myeloma)目前已經是高居第三的罕見疾病,其是指骨髓中漿細胞增生。當骨髓中漿細胞過度增生,會造成骨頭的破壞和抑制造血因子,而引起骨骼疏鬆、腎臟損傷以及貧血等症狀。其好發於六、七十歲的老人,由於其臨床症狀常被誤以為是因年長所引起的骨質疏鬆,而被忽視,等到發現時,大多已經到第三期,其治療情況較不樂觀。因此藉由提供專業的臨床數據,協助醫師早期診斷並區分出是多發性骨髓瘤或是骨質疏鬆引起之骨頭疼痛,有利於病患能早期發現早期治療,延長其存活率是很重要的。
本論:
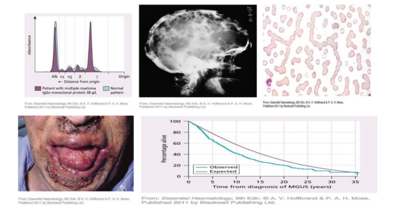
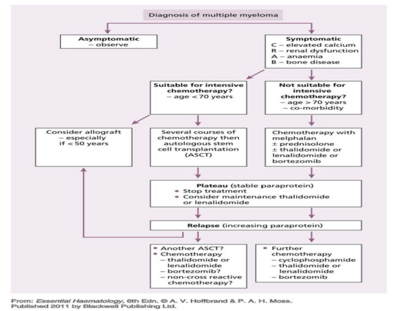
多發性骨髓瘤(Multiple myeloma)又稱為Myelomatosis,是指骨髓中漿細胞過度增生聚集所形成的惡性疾病,其好發於六十~七十歲的年長者。大多數骨髓瘤都會經歷過MGUS(monoclonal gammopathy of undetermined significance)階段,在MGUS階段的病人其血液呈現低度的副蛋白,也無組織病變,依據病程發展統計每年大約會有1% MGUS階段的病人會發展到骨髓瘤。多發性骨髓瘤的臨床症狀有高血鈣(hypercalaemis)、腎功能受損(renal impailment)、貧血(anaemia)和骨骼病變(bone disease)等。其治療方式包含(1) 藥物治療-thalidomide(沙利竇邁)、瑞復美(lenalidomide);(2)血漿置換;(3) 化學藥物治療合併自體幹細胞移植。
本書中,作者提到三種較常見的多發性骨髓瘤及相關疾病,(1) 漿細胞腫瘤(plasmacytoma),是指惡性漿細胞過度增生形成局部腫塊,臨床上可使用放射療法治療;大多數會進展到多發性骨髓瘤;(2)異常的纖維絲狀蛋白沉積在細胞外而引起的「類澱粉沉濁症」─ amyloidosis,臨床上會造成心衰竭、周邊神經病變和腎衰竭等症狀;(3) 「高黏稠症候群」─ hyperviscosity syndrome,其臨床症狀是罹患副蛋白血症,且視力模糊、意識不清,其病患血液中的紅血球和白血球數目非常高,可藉由血漿置換術(plasma exchange)或化療等治療方式。
本單元圖文參考
( Essential Haematology 6/e 2011\Hoffbrand pp274-275;277,279-280,283,285)
臨床個案與參考資料舉例:
pulmonary hemorrhage due to multiple myeloma 67
Received: May 6, 2012 Accepted for publication: June 11, 2012
Pulmonary Hemorrhage in a Patient with Multiple Myeloma
Hsiao-Tung Lee1, Wei-Ya Cheng2, Hsiu-Ping Chen2,
Chong-Un Cheong3, Chien-Ming Chao3,4,5
Pulmonary hemorrhage is rarely presented in patients with multiple myeloma. Herein, we describe a 65-year-old man with newly diagnosed multiple myeloma developed severe pulmonary hemorrhage and acute hypoxic respiratory failure before receiving any treatment for myeloma. The bleeding was successfully treated with plasma exchange, and the respiratory condition recovered well. This case illustrates that multiple myeloma should be considered as one of the differential diagnosis of pulmonary hemorrhage.
Key words: pulmonary hemorrhage, multiple myeloma
心得感想:
近年來,多發性骨髓瘤的病患有逐漸增加的趨勢,且大多數是因為骨頭疼痛而就醫。雖然其好發於年長者,但隨著醫療的進步,已經可藉由藥物治療或是其他療法,減緩其症狀並提高其存活率。因此,ㄧ旦發現身體有任何異狀時,應儘早就醫,如果最後診斷為多發性骨髓瘤,也該勇於面對,積極配合醫師的治療,才能夠有效的對抗癌症。
問題:
- Q1:多發性骨髓瘤常見的症狀有哪些?
- Ans:貧血、高鈣血症、腎功能受損、骨骼病變等。
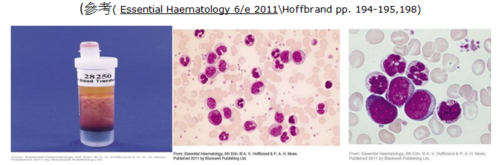
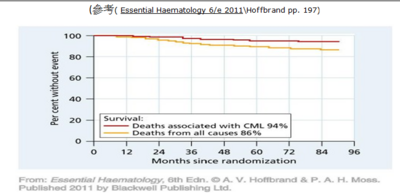
[編輯] 八、慢性骨髓性白血病leukaemia :CML
Miss.劉怡伶芳療師
慢性骨髓性白血病為骨髓增生性疾病其中的一種血液癌症,病人體內的白血球會出現不正常增生的現象。有85%的CML病人被診斷出疾病時,都處於慢性期的慢性骨髓性白血病,發現患者有CML時,都是在血液檢查後,進行血液透析或理學檢查時,發現白血球上升(大於100,000/ )或脾臟腫大才得知。在臨床症狀表現上,CML病人會有疲倦、發燒、食慾降低及體重減輕的現象。
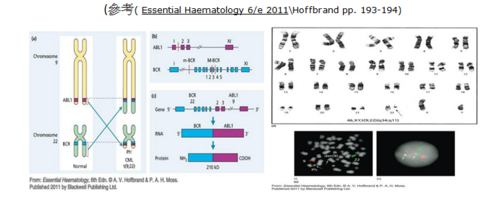
大約有95%CLM病人身上都具有費城染色體,病人的第9對及第22對染色體上有轉位情形。1996年Druker等人發現TK抑制劑可以有效的抑制費城染色體bcr-Abl融合基因。
CML病程分為三個階段:1.慢性期2.加速期3.急性期。在慢性期可以容易的以藥物控制,主要目標為控制症狀延緩進入加速期或急性期。治療方式有細胞毒藥物治療、酪胺酸激酶抑制劑治療及幹細胞移植等。
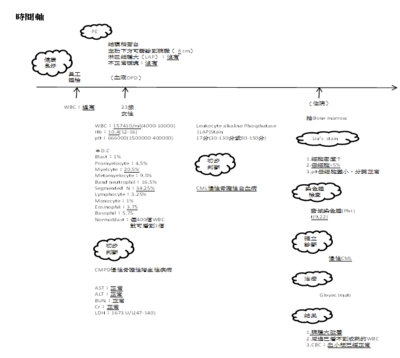
本個案23歲女性,在身體健康檢查時發現WBC過高,醫生建議到醫院做進一步的檢查,到院後,結膜稍蒼白,左肋骨下方可觸診到脾臟8CM,正常情況下,脾臟是不容易在觸診時摸到的,在血液檢查分析上,WBC偏高,Hb偏低,plt偏高,抽血後抹片上出現不正常細胞,醫生初步判斷為CMPD(慢性骨髓性增生),LDH淋巴瘤顯示出的數字高,白血球鹼性磷酸酶過低,初步診斷為CML。
住院抽Bone marrow,病人骨髓性的血球密度大量增加,母細胞大於五,血小板的母細胞變小,分葉正常,染色體檢查為費城染色體,第九對與第二十二對基因轉位,確立診斷為慢性期的CML,醫生使用酪胺酸激酶抑制劑為治療用藥。結果,病人的脾腫大改善,周邊已看不到不成熟的WBC。
心得
慢性骨髓性白血病源自骨髓幹細胞基因缺陷,導致白血球過度的增生,又第九及第二十二條染色體的轉位,導致費城染色體,此染色體的基因缺陷製造出Bcr-Abl蛋白質。該Bcr-Abl異常蛋白質一方面阻止骨髓對白血球數目的正常掌控,一方面再透過細胞不停發出指令,終至造成白血球數目越滾越大。Gleevec的任務便是阻隔前述指令,間接地防止慢性骨髓性白血病細胞異常增生與製造。
從個案了解疾病,從疾病更深入細胞與基因,循序漸進式的教學方式,讓我對慢性骨髓性白血病更有概念與感觸,非常謝謝醫學檢驗數據整合判讀的黃莉文老師,一直以來都用個案教學的方式,帶給我完整性的知識,而不拘泥於某一部分,邏輯性思維,由淺入深的學習過程,激發自己求知的動力,與融會貫通的喜悅。
[編輯] 九、急性骨髓性白血病Acute myeloid leukaemia
Ms.王貞乃
前言:
許多與白血病相關的主題(例如:急性白血病、慢性白血病、淋巴瘤等等即是所謂的「惡性血液腫瘤疾病」)。「惡性血液腫瘤」的定義,由圖11.1可清楚得得知造血惡性腫瘤是由骨髓或週邊淋巴組織的單一細胞經由遺傳的改變而衍生出的株群疾病(clonal diseases),惡性血液腫瘤的發生可因遺傳的改變(例如:點突變、染色體轉位、基因刪除)導致基因活性增加或腫瘤抑制基因活性減少;然而確切的原因仍不明,但是遺傳因子和環境的影響決定了發生血液惡性疾病的風險;按照歐美國家統計將近40%的人口中其一生中會罹患癌症,常見的血液惡性腫瘤如圖表11.2所統計顯示包括:NHL非何杰金氏淋巴瘤、L白血病、骨髓瘤、HL何杰金氏淋巴瘤等等佔所有男性惡性疾病9%;佔女性惡性疾病7% (Br.J.Haematol,2009)。
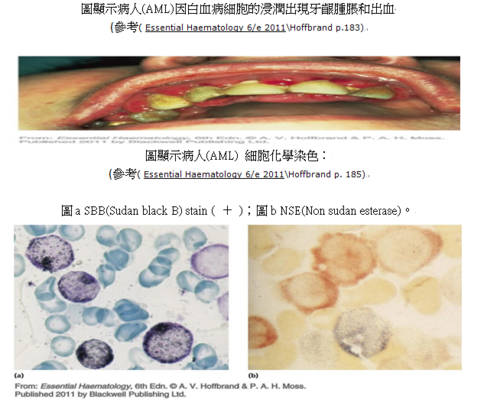
藝人高凌風2012年11月中驚傳罹患急性骨髓性白血病(Acute myeloid leukaemia),簡稱AML;也就是俗稱的血癌。AML在台灣是所有白血病年發生率中最高的類型,一般好發於年紀較大的人;按照「財團法人台灣癌症基金會」資料顯示:台灣每年約有500例AML新病例;本篇內容將針對「急性骨髓性白血病」AML做報導。
本論:
提到有關「急性骨髓性白血病」這個議題,首先先從A.V.Hoffbrand這本書Essential Haematology上第13章所提到急性骨髓性白血病Acute myeloid leukaemia…「白血病」是指具有惡性白血球在骨髓或血液中聚集特色的一群疾病;可分為四個亞型:急性白血病Acute leukaemia,簡稱AL;慢性白血病 Chronic leukaemia,簡稱CL;骨髓性白血病myeloid leukaemia,簡稱ML;淋巴型性白血病lymphoid leukaemia,簡稱LL。其中「急性白血病」是一個快速進展的疾病,因為造血幹細胞異常轉型,故導至骨髓中發現髓芽母細胞(blast cells)大於20%。
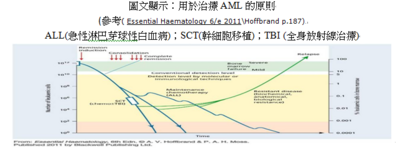
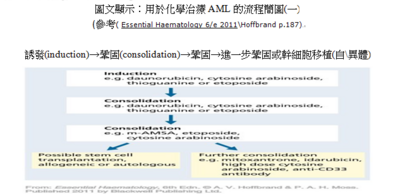
常見的AL主要是因為骨髓衰竭其臨床症狀包括貧血、感染、出血、也可能發現組織浸潤情形;AML在孩童較罕見,但是隨年紀增長案例統計越增加;成人好發年齡在65歲。AML的診斷方式需針對骨髓或血液的分析而選用顯微鏡檢作型態學分類、免疫表現型、細胞遺傳學、分子生物基因學…等等,然而大多數的AML個案會使用細胞遺傳學、分子基因異常來分類和預測預後情況。若是較年輕的AML病人通常會使用密集療效的化療為主要治療方式,可分為四個療程,每個療程使用一個星期的藥物例如:Cytosine arabinoside、Daunorubicin;急性前骨髓性白血病(Acute romyelocytic leukaemia)是只帶有t(15;17)染色體轉位之AML的變化型;通常病人常會出現出血,需使用retinoic acidc和合併化療;AML的預後和進展較穩定,年齡在60歲以下的病人有三分之一可治癒;然而若是年長者預後和治癒較不佳。最後A.V.Hoffbrand提到「異體幹細胞的移植」對於某些亞型的病人有很好的療效,也可用在AML復發的病人之治療。
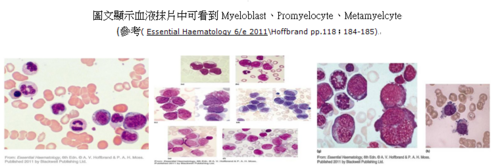
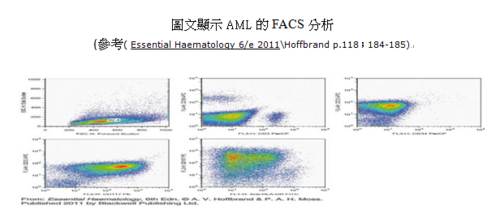
其次, AML常好發於年輕人,可從M0、M1到Mc…分成許多亞型,這些類型病人臨床上常會有發燒,可做血液CBC檢測發燒之原因;也會有血球上變化例如可檢測周邊血液是否發現髓芽母細胞(blast cells)?因為正常成年人少量的周邊血液不會有髓芽母細胞之存在;可再做侵入性檢查例如骨髓穿刺術採取骨髓液作Lius’stain染色法檢查看看blast cells是否佔有核細胞的20%以上?骨髓是否有增生?…等等來確立是AML之病人。一般研究血液惡性細胞的診斷方法有螢光原為雜交分析(Fluorescence in situ hybridization analysis),簡稱FISH;多重聚合酶鏈鎖反應(polymerase chain reaction) ,簡稱PCR;DNA microarray platforms,Flow cytometry,Immunohistology…。因為白血病又分為AML以及ALL就必須做特殊染色(SBB\MPO stain)來鑑別診斷,探查方法包括PCR、FACS分析、DNA microarray platforms…,除可診斷還可用在治療、監控個別病例及其微量殘留疾病(MRD)的存在,評估AML病人的預後情況,例如:使用PCR方法來推測所謂「融合基因」。
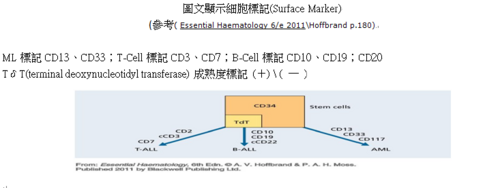
此外,醫檢師也必須知道AML由 到、 的分類方式包括哪些?若知道後配搭特殊染色就可以快速分類 另外有少數的AML\ALL病人須做表面標記(Surface marker ),例如myeloid標記 、 ;T-cell標記 、 ;β-cell標記 、 、 ;TδT核內標記Lymphoblast TδT (+) \(─)…。因為實驗室也常作AML的特殊細胞染色例如應用細胞遺傳學、分子生物基因學來預測AML病人的預後情況評估;例如:AML( )若發現有第八和第二十一對染色體預後較佳,換句話說AML( )病人會對化療反應可能較好。
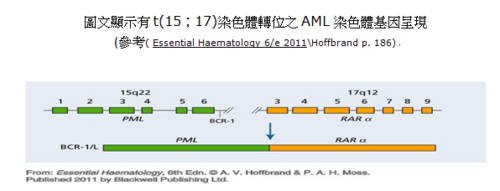
臨床個案舉例:AML(M3) 若發現有第十五和第十七對染色體轉位,除採化療還可採用標靶藥物All trans retinoic acid,簡稱ATRA,其預後較佳,按照財團法人台灣癌症基金會資料顯示:如果病人是M3型之急性骨髓性白血病,藉由ATRA,並且合併較輕劑量之化療,五年之無病存活率可達八成;若不幸復發,還有三氧化二砷可以用,再次完全緩解率仍可高達八成以上,可算是痊癒率最高的癌症之一。
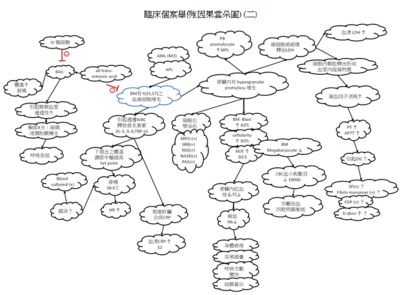
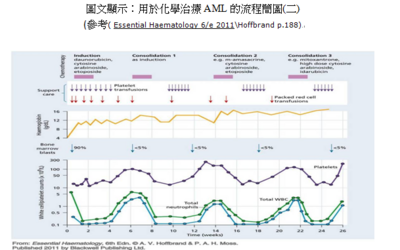
- 臨床個案舉例(時間軸)
臺大醫院病人案例討論...
一位24歲女性患者一周前發燒、容易頭暈、身體疲倦、到診所求治後因服藥症狀未改善…之後到台大急診室求治…經過周邊採血及骨髓穿刺、染色體等等檢查確定t(15,17)而診斷為AML(M3)…並接受ATRA及化療…
此個案AML((M3)24歲女性患者ER血液檢查:白血球總數為 6,700/微升,血小板總數為 18,000/微升,血紅素7.8 g/dL,芽細胞2%, 前骨髓白血球(Promyelocyte) 48%,骨髓Liu’s stain (M\E比值=30:1),Cellularity85%;blast 82%。LDH1255U\L;CRP12mg/dl;PT20.2秒;APTT42.1秒。細胞化學染色:peroxidase stain ( + );SBB stain ( + );NSE (─ ); NASD( + );PAS stain (─ );染色體檢查:t(15,17)。
總結:
惡性血液腫瘤疾病中例如:急性骨髓性白血病之發作較為快速,其症狀源於正常造血細胞受到血癌細胞之壓制而來。當紅血球不足時,病人就有倦怠無力、臉色蒼白;若是有功能的白血球受到抑制時,則病人會有出現感染、發燒的表現;當血小板不足時,皮膚有瘀青、牙齦出血,且抽血處常不易止血。其診斷依據包括骨髓抽取以得到癌細胞之型態的觀察,再輔以細胞化學染色及表面標記之測定,而得到正確之診斷與分類。因為流式細胞儀可以判讀細胞表面標記,這些標記就像身份証,經由這類精密檢查,每一種血癌細胞之身份都可得到確認,一方面可判斷其細胞來源,一方面不正常之細胞標記可作為日後治療後疾病殘留量的判斷依據。進一步染色體分析也是重要診斷依據,因為染色體變化對診斷之確認及日後治療與預後有重要意義。
附錄(讀書會研討)
- Q1.問:AML有哪些分類?
- A1.答:按照「財團法人台灣癌症基金會」資料顯示:此病之分類法有兩種,一種是1980年代的FAB分類法,另外一種是2001年新推出之WHO分類法。在FAB分類法中,根據白血病之細胞分化程度,及癌細胞來源分成M0到M7共8種。其診斷依據包括骨髓抽取以得到癌細胞之型態的觀察,再輔以細胞化學染色及表面標記之測定,而得到正確之診斷與分類。在新的WHO分類中,則以FAB分類法為基本,但須加上考慮癌細胞之染色體變化情況,分為(1) 有固定染色體變化者,如第15及第17對染色體轉位(t(15;17)),這是FAB分類中的M3。(2) 有先前經過化療或放射治療而轉變而來的急性骨髓性白血病(therapy-related AML)。(3) 型態上有多種化生不良之特徵者之白血病(AML with multi-lineage dysplasia)。(4) 其他之急性骨髓性白血病及 (5) 系統歧異不明之急性白血病 (acute leukemia of ambiguous lineage)。
- Q2.問:2010年中廣消息「…台中市一名48歲林小姐,去年底,視力模糊就醫,白血球高達20萬個,才發現罹患血癌,視力模糊和AML之間因果關係為何?
- A2.答:按照臺中榮總血液腫瘤科資料顯示:成人血癌因為屬於骨髓性血癌,脊髓內幾乎充斥癌細胞,傳統移植都用高劑量化療藥物與高劑量放射線治療,但藥劑強,許多患者抵抗力低,容易併發病毒或細菌感染,五年存活率不到三成,榮總採用低劑量化學藥劑和放射線治療後,在進行異體捐贈的周邊幹細胞移植的迷你移植手術(或稱非骨髓破壞式移植reduced-intensity conditioning),成功救命。這位林小姐白血球高達20萬個,正常值四千到一萬,進一步檢查,證實是血癌,原來是癌細胞侵蝕視神經,才會視力模糊。
- Q3.問:傳統血癌治療以化療為主,此外還有哪些可嘗試的治療方式?
- A3.答:按照臺中榮總血液腫瘤科資料(2007-2009)曾有一案例「罹患急性骨髓性白血病病友陳小弟 臍帶血移植獲新生」,當初考慮是因為只做化療病患的存活率約40%到50%,但是若接受臍帶血移植病患痊癒狀況可提升70%,臍帶血移植後,必須經過兩年追蹤,癌症部分要再追蹤5年;另外,奇美婦產部主任陳勝咸表示:傳統血癌治療以化療為主,但有許多副作用,這幾年來朝向「細胞治療」,包括骨髓移植及臍帶血移植。「骨髓移植」容易出現排斥,來源取得較困難,而「臍帶血移植」,配對成功率較高,是未來發展的重要方向。
- Q4.問:AML有哪些相關檢查或骨髓移植照護資訊?
- A4.答:按照「高醫血液腫瘤內科病房」指出常見AML病人的檢查及居家照護,當抽血發現白血球、血小板或紅血球異常時,進一步抽取骨髓組織做血液、染色體、基因及病理組織學檢查,確定診斷後續治療計劃、疾病進展及治療效果。
- (參考高醫網站:骨髓穿刺及切片檢查),此項檢查診斷白血病、其他血液疾病,確立腫瘤疾病是否侵犯骨髓,不明原因發燒及感染之細菌培養,評估原發性血液惡性疾病對於治療後的反應。此外,例如:「骨髓移植」可說是『重生』的大工程,移植成功與否的主要關鍵在於移植患者在未來日常生活裡是否能細心自我照料。而骨移植之主要併發症為感染及移植物對抗宿主疾病,若能將此二項合併症控制得宜,則移植成功率將可大大提升。(參考高醫網站:骨髓移植病患居家自我照護),高醫血液腫瘤內科林教授勝豐醫師也提到:急性白血病病人在臨床上表現較為快速且嚴重,在臨床症狀上病人常有發燒、出血傾向、臉色蒼白等情形而就醫,診斷主要須依靠骨髓檢查之結果。過去此類疾病在診斷出來後之數個月病人就已死亡。故屬於一種相當可怕且惡性之疾病。但目前已有相當好的藥物治療,大部份病人皆可得到緩解,如再加上骨髓移植,一部份之病人可得痊癒。 (參考高醫網站:認識血癌-林勝豐教授)
- Q5.問:高醫造血幹細胞移植的狀況?
- A5.答:按照高醫網站(2013April) 劉益昌醫師的資料顯示:高醫造血幹細胞移植已完成200例;高醫血液腫瘤內科自1993年開始設立骨髓移植病房,並於同年七月成功施行南台灣首例骨髓移植術以來,截至今年三月止,共完成200例造血幹細胞移植,移植存活最久者迄今已逾14年。統計高醫十四年來,包括骨髓移植及周邊血液幹細胞移植者,其中男性115位,女性85位,年齡最小為三歲二個月,最大為62歲,異體血液幹細胞移植132位,自體血液幹細胞移植68位。對多種血液癌症及某些轉移性癌症而言,造血幹細胞移植術是目前唯一可治癒及延長生命的方法。異體移植病患主要為急性及慢性白血病,再生不良性貧血,骨髓分化不良症候群等。自體移植主要則為惡性淋巴癌,多發性骨髓瘤,及轉移性固態腫瘤患者。為南台灣骨髓移植之先驅,亦為台灣地區血液幹細胞移植的重鎮。
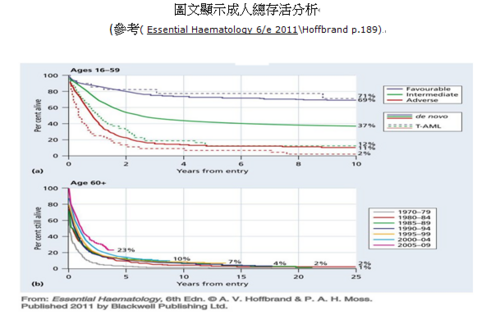
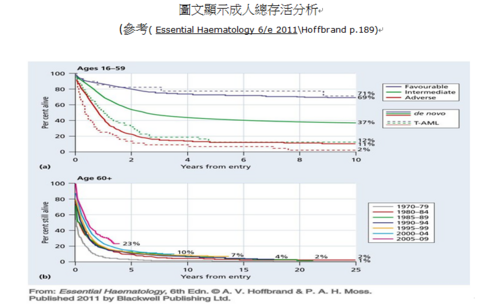
- Q6.問:AML 的預後如何?
- A6.答:根據英國臨床接受治療成人總存活分析:60歲以下病人三分之一可治癒;大於70歲以上病人,少於10%可以得到長期的緩解。
參考資料:
- 1.「Acute myeloid leukaemia─A.V.Hoffbrand」,Chapter 13,PP179-190,Essential Haematology 6/e 2011\Hoffbrand
- 2.「骨髓性血液惡性腫瘤-急性骨髓性白血病 」,財團法人台灣癌症基金會
- 3.「認識血癌─林勝豐教授」,高醫醫訊 第十七卷第五期,
- 4. 相關網站:
- 4.1. 中華民國血液病學會
- 4.2. 中華民國血液及骨髓移植學會
- 4.3. 中華民國癌症醫學會
- 4.4. 台灣癌症安寧緩和醫學會
- 4.5. 台灣內科醫學會
- 4.6. 連結護理部衛生教育網站
- 4.7. 連結高醫營養部網站
- 4.8. 財團法人台灣癌症基金會
- 4.9. 全民健康基金會
- 5.相關新聞消息:
- 5.1. 視力模糊罹患急性血癌時間:2010/7/11 上午 01:19:26 來源:中廣
- 5.2. 幹細胞移植 血液疾病患者的希望時間:2010/7/11 上午 01:17:52 來源:全國廣播
- 5.3. 血癌病友陳小弟 臍帶血移植獲新生時間:2009/10/23 上午 09:26:14 來源:中央社
- 5.4. 骨髓移植病患居家自我照護
- 5.5. 骨髓穿刺及切片檢查
- 5.6. 高醫造血幹細胞移植完成200例
- 5.7. 全民健康基金會「…藝人高凌風去年11月中驚傳罹患急性骨髓性白血病,…」
- 6. 附屬網站 可免費:◎下載書中的圖與表(原文)。
第一組實習心得總彙:這次到血庫實習獲得資深人員的臨床指導和寶貴知識分享;特別感謝臨床老師陳柏志主任、洪肇聰醫檢師、石桓杰醫檢師的協助。我們主要的學習重點如下陳述;「輸血」之前有三個必須要知道的檢驗項目:ABO血型的檢測(包括血袋和病人的血型)、不規則抗體的檢測(包括監控不規則抗體的有無?及當檢測到不規則抗體之後的處置?進一步對不規則抗體的確認)、輸血前的交叉試驗(大交叉)。從捐血者到捐血中心(捐血車)捐血到病人接受血袋捐血的過程:如何確定「安全的輸血」?例如:如何排除血袋中血液沒有病毒;如何發現捐血者沒有各種血液問題;甚至到醫院血庫、病房病人輸血前監測;大部份都是醫檢師的工作範圍;也就是必須要知道「輸血」的重點。此外,觀摩自動化的醫檢室也獲得豐富地啟迪;最後謝謝主任張肇松教授和我們會面,並且在輸血研讀和臨床案例上提供專業研討。
(10th 11th April採訪&實習團隊:吳憲政、蔡志勇、王貞乃)
第一組實習心得總彙:包羅萬象的血液腫瘤內科實習臨床實習包括:觀察到醫護團隊對各血液疾病及腫瘤疾病患者所提供醫療服務及照護外,還可看到傳統之細胞型態學、化學染色及免疫染色之診斷、、分子生物技術及分子生物學之研究…。兩天的跨領域實習感謝臨床指導老師卓士峰主治醫師、蔡郁棻總醫師提供彈性而自由空間與時間、可以觀摩其中細項例如:骨髓抽吸及切片和血液抹片之製作與判讀、病房迴診、個案研討、查房教學、常見血液疾病與各種腫瘤疾病的基本認識和實習重點提示…等等讓我們學以致用。 豐富的教學資源提供實習:癌症中心、相關單位、血液、癌症細胞基因檢查室提供Liu’s stain 染劑予臨床使用,得以觀察血液抹片及骨髓抹片。特別感謝李菁萍醫檢師、林勝豐教授、主任張肇松教授、陳柏志主任、醫護人員…等等的臨床教學。
(24th 25th April採訪&實習團隊:吳憲政、蔡志勇、王貞乃)
[編輯] 三、心得感想
壹、感謝
兩個多月的讀書會活動是一項考驗耐力和對血液學這個主題的不斷追蹤;感謝指導教授黃莉文老師幫助小組不斷的協助有趣的臨床案例分析和血液學相關研究,另外四月份到醫院跨領域實習及採訪血液學及血液腫瘤科臨床工作者提升了對臨床醫學想像的視野。同學們在忙碌的課業工作下,堅持分別完成獨創性著作,值得嘉許。同時也感謝老師(鄭筱翎、謝寶萱)提供研究觀點和協助。
貳、九位同學的心得如下:
- Miss.李佩玲護理師針對「血管內瀰漫性凝血」
心得感想:
經由在書本中的知識及更重要的與同學們的討論,讓我對DIC這可怕的醫學名詞有更深刻的認識,當DIC的早期病人的危險是很容易出血,萬一沒有控制好其引發的原頭,會容易導致病人血液中的血小板及凝固因子凝固又裂解,最後一直不斷地進入所謂”DIC晚期”,病人就是一直遭遇出血又有血栓的局面,最後最嚴重的狀況是有些器官呈現出血:腸道黏膜出血、鼻出血、血尿…,有些器官則有血栓而導致中風、心肺栓塞、腸道黏膜缺血…等,所以第一步趕快由實驗室數據來判讀確定病人是否有DIC,第二步儘快找出DIC的源頭是甚麼,並在病人進入DIC晚期前給予病人治療,儘早給予病人治療,而在何時判讀病人將進入DIC的過程是困難的,也是醫療從業人員在臨床上最大的困難及挑戰。
血管內瀰漫性凝血(disseminated intravascular coagulation,DIC)在臨床上是一種令人聞之喪膽變色又摸不著頭緒的症狀,幾乎一聽到DIC就跟死亡畫上等號。雖然近來因為醫療不斷進步,可以考慮使用針對凝血功能異常的一些支持性療法,目前較為成功地APC的使用,可以降低嚴重敗血症病患的死亡率,但仍然有許多源發病因導致的DIC一直無法有效的控制,DIC的治療有許多可以研究的空間,尤其是因敗血症所導致的器官衰竭,其致死率極高,所以了解DIC及如何治療DIC造成凝血功能異常所導致的多重器官衰竭,將是未來努力及改善的目標。
- Mr.吳主任憲政醫檢師針對「何杰金氏淋巴瘤HL &非何杰金氏淋巴瘤NHL」
心得感想:
按照WHO將B細胞和T細胞腫瘤分類,NHL的病人在分類中大約佔85%,惡性NHL的病人都是屬於在B細胞上的增生,只有15%是在T細胞增生。醫檢師要清楚在病理細胞學上癌細胞的型態之外,還需要應用科學化的證據來診斷區別HL和NHL。淋巴節腫並不一定是淋巴瘤,唯有透過詳細的病史與檢查,分辨是一種良性或惡性的變化,尤其是要確定淋巴瘤時,淋巴節切片病理檢查更是必要不可或缺的,畢竟『確定診斷,對症下藥』才是正確的治療。
- Mr.林彥宇護理師針對「輸血」
心得感想:
輸血是臨床上常見的治療,依據病人狀況如腸胃道出血、肝疾病導致血小板低下、車禍或手術導致大量出血、血液疾病...等,將輸注不同種類的血品。輸血是一個很需要嚴謹作業流程的治療,學生身為臨床護理人員通常是執行採血、輸血、監測病人生命徵象的作業,但對於判定病人及血袋的ABO、RH血型、檢測是否有不規則抗體,卻是隔行的門外漢。藉由這次研讀此書並配合案例,可以發現檢驗不規則抗體的重要性,同時經過這次在血庫的實習,也認識到了其他亞型血型。由血庫檢驗人員在實驗室檢測病人血型時,可發揮檢驗的專業判讀,避免授血者發生輸血不良反應。雖然人們通常是在過去的錯誤中學習,但在每一次的學習中吸收新知的感覺是美好的,並且要藉由新知來避免更多的錯誤!
- Miss.黃羿嘉醫檢師針對「海洋性貧血」─Thalssaemias這個主題
心得感想:
學生本身就是海洋性貧血的帶因者,因此在進行這次的讀書會討論時,就對海洋性貧血這個議題很感興趣。除了在本書中所介紹的學理外,藉由這次讀書報告的討論讓我對海洋性貧血有進一步的認識,例如:產前檢查的流程、檢驗方法的發展以及人口組成的改變所造成的影響等等。海洋性貧血的產前診斷是基因研究運用於醫學上最成功的例子之一,也是預防是最好的治療最佳印證。
- Miss.林雅雯醫檢師針對「多發性骨髓瘤」
心得感想:
近年來,多發性骨髓瘤的病患有逐漸增加的趨勢,且大多數是因為骨頭疼痛而就醫。雖然其好發於年長者,但隨著醫療的進步,已經可藉由藥物治療或是其他療法,減緩其症狀並提高其存活率。因此,ㄧ旦發現身體有任何異狀時,應儘早就醫,如果最後診斷為多發性骨髓瘤,也該勇於面對,積極配合醫師的治療,才能夠有效的對抗癌症。
- 刁麗珍醫檢師針對「溶血性貧血」
心得感想:
當「懷疑有溶血性貧血」→先判斷「平均血球體積(Mean corpusaular colume)正常或上升」接著「評估是否有紅血球破壞增加或紅血球生成增加的情形」→考慮1.周邊血液抹片(Spherocyte球狀:HS,AIHA;Schizocytes碎片:DIC,HUS,TTP)\ 2.網狀血球數目(reticulocyte偏高,可能有溶血、出血)\ 3.血紅素結合蛋白(haptoglobin)降低,間接膽紅素升高→應用 「Coomb’s test」評估到底是 (+)免疫有關的溶血性貧血?還是(-)非免疫引起的溶血性貧血、出血?→ 接續考慮「自體免疫造成的溶血性貧血(Autoimmune hemolytic anemia, AIHA)」;AIHA包括 (1)中等到嚴重程度的貧血 (2)球狀血球 (3)紅血球存活期縮短 (4)Direct antiglobin test(DAT)陽性 (5)骨髓中紅血球序列細胞大量增殖 (6)網血球數目增加。
- Ms.王貞乃針對「急性骨髓性白血病」
心得感想:
惡性血液腫瘤疾病中例如:急性骨髓性白血病之發作較為快速,其症狀源於正常造血細胞受到血癌細胞之壓制而來。當紅血球不足時,病人就有倦怠無力、臉色蒼白;若是有功能的白血球受到抑制時,則病人會有出現感染、發燒的表現;當血小板不足時,皮膚有瘀青、牙齦出血,且抽血處常不易止血。其診斷依據包括骨髓抽取以得到癌細胞之型態的觀察,再輔以細胞化學染色及表面標記之測定,而得到正確之診斷與分類。因為流式細胞儀可以判讀細胞表面標記,這些標記就像身份証,經由這類精密檢查,每一種血癌細胞之身份都可得到確認,一方面可判斷其細胞來源,一方面不正常之細胞標記可作為日後治療後疾病殘留量的判斷依據。進一步染色體分析也是重要診斷依據,因為染色體變化對診斷之確認及日後治療與預後有重要意義。
- Miss.劉怡伶芳療師針對「慢性骨髓性白血病」
心得感想:
慢性骨髓性白血病源自骨髓幹細胞基因缺陷,導致白血球過度的增生,又第九及第二十二條染色體的轉位,導致費城染色體,此染色體的基因缺陷製造出Bcr-Abl蛋白質。該Bcr-Abl異常蛋白質一方面阻止骨髓對白血球數目的正常掌控,一方面再透過細胞不停發出指令,終至造成白血球數目越滾越大。Gleevec的任務便是阻隔前述指令,間接地防止慢性骨髓性白血病細胞異常增生與製造。
從個案了解疾病,從疾病更深入細胞與基因,循序漸進式的教學方式,讓我對慢性骨髓性白血病更有概念與感觸,非常謝謝醫學檢驗數據整合判讀的黃莉文老師,一直以來都用個案教學的方式,帶給我完整性的知識,而不拘泥於某一部分,邏輯性思維,由淺入深的學習過程,激發自己求知的動力,與融會貫通的喜悅。
[編輯] 四、問題討論
- Q1.問:AML有哪些分類?
- A1.答:按照「財團法人台灣癌症基金會」資料顯示:此病之分類法有兩種,一種是1980年代的FAB分類法,另外一種是2001年新推出之WHO分類法。在FAB分類法中,根據白血病之細胞分化程度,及癌細胞來源分成M0到M7共8種。其診斷依據包括骨髓抽取以得到癌細胞之型態的觀察,再輔以細胞化學染色及表面標記之測定,而得到正確之診斷與分類。在新的WHO分類中,則以FAB分類法為基本,但須加上考慮癌細胞之染色體變化情況,分為(1) 有固定染色體變化者,如第15及第17對染色體轉位(t(15;17)),這是FAB分類中的M3。(2) 有先前經過化療或放射治療而轉變而來的急性骨髓性白血病(therapy-related AML)。(3) 型態上有多種化生不良之特徵者之白血病(AML with multi-lineage dysplasia)。(4) 其他之急性骨髓性白血病及 (5) 系統歧異不明之急性白血病 (acute leukemia of ambiguous lineage)。
- Q2.問:2010年中廣消息「…台中市一名48歲林小姐,去年底,視力模糊就醫,白血球高達20萬個,才發現罹患血癌,視力模糊和AML之間因果關係為何?
- A2.答:按照臺中榮總血液腫瘤科資料顯示:成人血癌因為屬於骨髓性血癌,脊髓內幾乎充斥癌細胞,傳統移植都用高劑量化療藥物與高劑量放射線治療,但藥劑強,許多患者抵抗力低,容易併發病毒或細菌感染,五年存活率不到三成,榮總採用低劑量化學藥劑和放射線治療後,在進行異體捐贈的周邊幹細胞移植的迷你移植手術(或稱非骨髓破壞式移植reduced-intensity conditioning),成功救命。這位林小姐白血球高達20萬個,正常值四千到一萬,進一步檢查,證實是血癌,原來是癌細胞侵蝕視神經,才會視力模糊。
- Q3.問:傳統血癌治療以化療為主,此外還有哪些可嘗試的治療方式?
- A3.答:按照臺中榮總血液腫瘤科資料(2007-2009)曾有一案例「罹患急性骨髓性白血病病友陳小弟 臍帶血移植獲新生」,當初考慮是因為只做化療病患的存活率約40%到50%,但是若接受臍帶血移植病患痊癒狀況可提升70%,臍帶血移植後,必須經過兩年追蹤,癌症部分要再追蹤5年;另外,奇美婦產部主任陳勝咸表示:傳統血癌治療以化療為主,但有許多副作用,這幾年來朝向「細胞治療」,包括骨髓移植及臍帶血移植。「骨髓移植」容易出現排斥,來源取得較困難,而「臍帶血移植」,配對成功率較高,是未來發展的重要方向。
- Q4.問:AML有哪些相關檢查或骨髓移植照護資訊?
- A4.答:按照「高醫血液腫瘤內科病房」指出常見AML病人的檢查及居家照護,當抽血發現白血球、血小板或紅血球異常時,進一步抽取骨髓組織做血液、染色體、基因及病理組織學檢查,確定診斷後續治療計劃、疾病進展及治療效果。
- (參考高醫網站:骨髓穿刺及切片檢查),此項檢查診斷白血病、其他血液疾病,確立腫瘤疾病是否侵犯骨髓,不明原因發燒及感染之細菌培養,評估原發性血液惡性疾病對於治療後的反應。此外,例如:「骨髓移植」可說是『重生』的大工程,移植成功與否的主要關鍵在於移植患者在未來日常生活裡是否能細心自我照料。而骨移植之主要併發症為感染及移植物對抗宿主疾病,若能將此二項合併症控制得宜,則移植成功率將可大大提升。(參考高醫網站:骨髓移植病患居家自我照護),高醫血液腫瘤內科林教授勝豐醫師也提到:急性白血病病人在臨床上表現較為快速且嚴重,在臨床症狀上病人常有發燒、出血傾向、臉色蒼白等情形而就醫,診斷主要須依靠骨髓檢查之結果。過去此類疾病在診斷出來後之數個月病人就已死亡。故屬於一種相當可怕且惡性之疾病。但目前已有相當好的藥物治療,大部份病人皆可得到緩解,如再加上骨髓移植,一部份之病人可得痊癒。 (參考高醫網站:認識血癌-林勝豐教授)
- Q5.問:高醫造血幹細胞移植的狀況?
- A5.答:按照高醫網站(2013April) 劉益昌醫師的資料顯示:高醫造血幹細胞移植已完成200例;高醫血液腫瘤內科自1993年開始設立骨髓移植病房,並於同年七月成功施行南台灣首例骨髓移植術以來,截至今年三月止,共完成200例造血幹細胞移植,移植存活最久者迄今已逾14年。統計高醫十四年來,包括骨髓移植及周邊血液幹細胞移植者,其中男性115位,女性85位,年齡最小為三歲二個月,最大為62歲,異體血液幹細胞移植132位,自體血液幹細胞移植68位。對多種血液癌症及某些轉移性癌症而言,造血幹細胞移植術是目前唯一可治癒及延長生命的方法。異體移植病患主要為急性及慢性白血病,再生不良性貧血,骨髓分化不良症候群等。自體移植主要則為惡性淋巴癌,多發性骨髓瘤,及轉移性固態腫瘤患者。為南台灣骨髓移植之先驅,亦為台灣地區血液幹細胞移植的重鎮。
- Q6.問:AML 的預後如何?
- A6.答:根據英國臨床接受治療成人總存活分析:60歲以下病人三分之一可治癒;大於70歲以上病人,少於10%可以得到長期的緩解。
- Q7.問:自體免疫性溶血性貧血以呼吸道及病毒感染為主要病因?
- A7.答:(1). IgM抗體最常見於黴漿菌的感染,也可見於傳染性單核球增多症、CMV感染及腮腺炎(mumps)等冷凝集素疾病。 (2). IgG抗體引發者,溶血在脾臟中進行,IgM抗體者則在肝臟中進行,但大量IgM抗體則可造成血管內溶血,直接威脅腎臟功能,臨床症狀主要為蒼白、黃疸、肝脾腫大及深茶色尿,嚴重者會有心肺窘迫。 (3). 血液抹片可見到網狀紅血球增加、多色素性及小球狀紅血球等。確定診斷靠直接Coombs試驗陽性。IgG抗體者IgG Coombs試驗呈現陽性,C3 Coombs試驗也可能陽性。
- Q8.問:溶血與貧血如何區分?
- A8.答:正常紅血球的壽命是110~120天,若紅血球因某些因素,提早被破壞而壽命減短,則稱溶血;若骨髓製造紅血球的速度趕不上被破壞的速度,貧血便發生。臨床表現:可能引起溶血性疾病而表現貧血及黃疸,嚴重時需要輸血。此症的嚴重度不一,而有些人則有嚴重的貧血而呈現蒼白、黃疸、倦怠及運動不耐、肝脾腫大、發生色素性膽結石。溶血性貧血分為:(1)細胞內因素:如細胞膜、酵素、血紅素的異常。(2)細胞外因素:如抗體、人工瓣膜、感染。
- Q9.問:多發性骨髓瘤常見的症狀有哪些?
- A9.答:貧血、高鈣血症、腎功能受損、骨骼病變等。
- Q10.問:自體輸血有何好處?
- A10.答:按照「輸血小常識 -劉大智教授」(高醫醫訊 第二十 卷第二期)
- (一)避免因輸血引起的傳染性疾病,如:肝炎、愛滋病等。 (二)避免輸血反應的發生。 (三)減少因輸血而引起的免疫抑制作用。 (四)有助於刺激骨髓紅血球生成。 (五)新鮮自體血有高濃度的2-3DPG能有較高攜氧能力。 (六)避免血型與核血的人為操作失誤。 (七)免除因血荒缺血或稀有血型之血液供應問題。
- Q11.問:在高醫臨床床見輸血血品有哪些?
- A11.答:按照血庫丁鑠鈞醫檢師輸血在民國七十年以前使用的是全血,民國七十年以後開始有輸成份血的概念出現,現在絕大部份輸血皆是輸用成份血。成份血可分:紅血球濃厚液(Packed RBC)、血小板濃厚液、新鮮冷凍血漿、洗滌紅血球(Washed RBC)、減除白血球之紅血球濃厚(Leukocyte-Poor RBC)、白血球濃厚液(WBC Concentrate)。
- Q12.問:何杰金氏淋巴瘤或非何杰金氏淋巴瘤的預後情況如何?
- A12. 答:在台灣非何杰金氏淋巴瘤的發生率遠高於何杰金氏病,約為9:1,依據衛生署民國八十九年癌症統計得知非何杰金氏淋巴瘤在癌症的十大死因中名列第九。按照高醫血液腫瘤內科張授教肇松醫師的看法認為:何杰金氏淋巴瘤的預後很好,臨床上第一或二期的病人,其治癒率可高達80%~90%,若是進入第三或四期其十年存活率則會降至50%~60%。非何杰金氏淋巴瘤的預後視惡性度而定,低惡性度淋巴瘤雖不易根治,但五年存活率仍達70%;中高惡性度淋巴瘤侵襲性較高,存活率隨期別增高而降低,但對化學治療反應較好,因此約有30%至40%病人在治療後能達長期存活。