男性的驕傲─聞癌〈攝〉變讀書會
出自KMU Wiki
| 在2013年11月25日 (一) 12:45所做的修訂版本 (編輯) Shadow062010 (對話 | 貢獻) (→二、前列腺常見臨床疾病) ←上一個 |
在2013年11月25日 (一) 12:54所做的修訂版本 (編輯) (撤銷) Shadow062010 (對話 | 貢獻) (→三、 前列腺疾病相關檢查) 下一個→ |
||
| 第129行: | 第129行: | ||
| === 三、 前列腺疾病相關檢查 === | === 三、 前列腺疾病相關檢查 === | ||
| + | *'''尿液常規分析''' | ||
| + | 泌尿科患者均會進行的尿液常規檢驗包括尿液生化十項試紙與尿沉渣鏡檢。可初步了解患者是否有血尿(OB:+; RBC)、感染(WBC:+; nitrate:+)或是否有結晶、casts、有病理意義的上皮細胞等異常物出現,醫師依患老主訴判斷檢驗報告後,可初步診斷患者情況並決定進一步的處置和檢驗。 | ||
| + | |||
| + | *'''直腸指診''' | ||
| + | 對懷疑有前列腺疾病的患者而言,直腸指診檢查前列腺是最簡便也最有價值的檢查方式,可以檢查前列腺的大小、外形、有無壓痛,從而對前列腺疾病進行初步診斷和篩檢。有需要時可進行前列腺按摩,取得前列腺液並進行檢驗。<br/ > | ||
| + | [[Image:1020150815.png|thumb||300px|center|https://encrypted-tbn2.gstatic.com/images?q=tbn:ANd9GcRdTFuWilBRS-Mv_fSx6FBzGQhfpgkzeo_lfCWiU1q-_c-rTl5slw]] | ||
| + | |||
| + | *'''血清前列腺特異性抗原(Prostatic specific antigen, PSA)''' | ||
| + | PSA是正常存在於前列腺和前列腺管上皮細胞的醣蛋白,當前列腺組織在發炎、受損甚至癌化時,血液中的表現量會上升,故臨床上廣泛利用PSA作為前列腺器官的特異性指標,血清PSA 大於10 ng/dL時,應懷疑有前列腺疾病,然而PSA 在其他慢性病或癌症亦可見升高,顯示PSA的專一性不足,故PSA 不適合單獨作為前列腺疾病的診斷依據,但在病情和治療評估上,仍是有效的監制工具。 | ||
| + | |||
| + | 病理上,在前列腺癌,前列腺增生,急性尿潴留與前列腺炎症等疾病可發現血清PSA 升高,但必須注意:在前列腺按摩,尿道插管或尿道鏡檢驗後,甚至採檢前有射精活動等情況,血清PSA均可見偽陽性升高的可能。 | ||
| + | |||
| + | *'''尿流率檢查''' | ||
| + | 藉由檢查患者的尿液排出流速,來評估患者的排尿功能,反應患者的尿道、前列腺和膀胱等器管是否有阻塞或器質性病變。前列腺增生時,尿道受到壓迫甚至阻塞,使得膀胱尿液排出受阻,造成尿液排出速度下降。尿流率檢查對前列腺疾病患者非常重要的檢查,不僅無入侵性且具有治療監控價值,故治療前、中、後均可檢查。 | ||
| + | |||
| + | *'''泌尿道X光、超音波檢查與斷層掃描''' | ||
| + | 三種影像醫學檢查各有其價值和限制。X光方便且價格低廉,但能提供的結果較少,除急症外,現今多安排超音波檢查取代。超音波檢查可進一步診斷前列腺病病患者是否雙腎有無積水、是否有膀胱憩室、結石是否生成及位置、前列腺的大小及形態並可測定殘余尿量,檢查結果有助於判斷前列腺增生患者前列腺增生的程度。若患者病況較複雜或決定要以外科手術處時,斷層掃描可提供更完整的影像結果和定位資料,做為醫師診斷和手術評估之用。 | ||
| + | |||
| + | *'''靜脈尿道造影''' | ||
| + | 前列腺增生患者發生嚴重病症,如有反復泌尿系感染、血尿、懷疑輸尿管逆行積水甚至腎積水或泌尿道結石時,可利用尿道造影檢查確認病況。因本檢查需利用顯影劑,故應該注意患者腎功能情況。<br/ > | ||
| + | [[Image:1020150817.jpg|thumb|center|500px|center|http://www.sthscan.com/images/ct_img/ct_body_03.jpg]] | ||
在2013年11月25日 (一) 12:54所做的修訂版本
目錄 |
前言
醫學是一門暨深且廣的科學,臨床工作上要面對的問題和變化亦相對繁多,這使得醫療工作的主角,醫師務必需擁有最大的能力,也必須擔負最大的責任,然而隨者基礎科學的進步,醫學也進入了基因層次,儀器自動化,管理資訊化等等新領域,若這一切仍完全由醫師負責,不僅欠缺效率也更影響到醫療品質,是故現代醫療體系中增加了許多新的配角,以期能提供給醫師更完善的技術支援並分擔醫師的工作壓力,這類專業人員廣義上可統稱為醫事人員,包括護理師,藥師,醫檢師,放射師,復建師,呼吸治療師,驗光師等等,並隨者醫學的進展和臨床需要而有專業分類擴增和人員需求擴大的傾向。
雖然新增的配角分擔了醫師的工作壓力,然而新的問題接踵而至。和醫師相比較下,醫事人員的教育養成中對疾病的認識不足,對檢驗項目和疾病的相關性及在臨床應用和判讀的準則亦缺乏完整認識,而在臨床工作上,又不像位在第一線的醫師能直接觀察到患者的情況和擁有最完整的患者檢查資料,更進一步加重醫事人員和醫師對臨床現況的認知落差。各醫事專科在醫學專業知識的廣度和深度的不足雖各有不同,但此差距己造成各類的醫療傷害,小則使醫師對檢查資料的判讀,大至造成患者權益受損甚至危及生命安全。因此,現今醫療政策開始推行各類臨床教育,PGY訓練等方式,期盼能提升醫事人員素質,減少醫療事故,然而在最基礎的學校教育上,卻尚未有相關的改善方案。
高雄醫學大學健康科學院黃莉文助理教授多年前即已發現到這些問題,長年來不斷研讀醫療相關知識並尋求合適的改進方法,在黃助理教授的努力下,開發出以臨床案例為主題,綜合臨床檢查資料為經,時間軸變化為緯的醫學檢驗數據判讀教學課程,在前人的經驗之下,讓學生了解疾疾的進程、檢驗項目和疾病的相關性及不同進程下的變化、不同檢查間的判讀和比對、醫師如何利用檢查資料來診斷疾病、評估患者情況和決定治療方式等等全方位綜合性的臨床醫學知識。此課程不僅能增進醫事人員的專業知識,更能進一步縮小醫事人員和醫師的專業落差,有效改善醫院內單位間甚至醫師和醫事人員間的溝通問題,進而降底醫療事故的發生,更可貴的是,此課程能編入學校教育中,讓未來的醫事人員在養成階段即可建立綜合性觀念,有助醫事人員未來在臨床工作上的需求。
此課程推廣至今,受到許多醫界人士的讚許和支持,並在民國99年時於高雄醫學大學健康科學院正式開設[學士後醫學檢驗數據判讀學士學位學程]班,提供完整的醫學檢驗數據判讀教育,目標除了以提升醫事人員的臨床知識外,更期許能培育師資,自基礎上提升醫事人員素質。本班為學程班第四屆學生,在本班的教育理念下參與本次讀書會活動,藉由一分近期的臨床研究,讓學生以單一器官系統為目標,學習整合自基礎醫學至臨床診斷治療方式的相關知識,做為日後學習檢驗數據判讀的基礎,同時了解臨床研究方法和發展方向。
一、 作者簡介
高雄醫學大學附設醫院泌尿科主任 黃書彬主任指導之團隊,於2010年在Annals of Surgical Oncology 發表,關於前列腺癌骨轉移與TNFRSF11B 多形性之相關性之臨床嚴究。
二、 本書摘要
TNFRSF11B 已知為前列腺癌骨轉移作用中的重要調控因子,在基因嚴究方面已被利用作為前列腺癌危險因子評估,但在已接受根除性前列腺切除術治療的前列腺癌患者中,TNFRSF11B 尚未有相關評估研究。
本研究以314位確確為前列腺癌並接受根除性前列腺切除術的前列腺組織為樣本,分析患者TNFRSF11B rs10505346 多形性和Gleason score、Locally advanced pathologic stage、根除性前列腺切除術癒後及血清前列腺癌抗原(PSA) 表現的相關性,顯示 TNFRSF11B 多形性和前列腺癌病程有正相關性且較PSB 敏銳。
三、 佳句摘錄
Our data suggest that TNFRSF11B rs10505346 is associated with PSA level and might be a prognostic factor for the recurrence of PSA in Pca patients receiving RP.
四、 心得感想
研讀本論文,本組成員經由收集前列腺相關解剖與生理學知識,了解前列腺在男性生殖系統中的功能,認識包含前列腺肥大、前列腺炎和前列腺癌等前列腺相關疾病,並進一步了解臨床上懷疑前列腺功能障礙時的相關檢驗、診斷標準和治療方法。藉由這次讀書會活動,訓練同學收集整理資料能力,由相互討論增進團隊合作默契,並為日後檢驗數據判讀能力墊定基礎。
五、 問題討論
本研究雖證明TNFRSF11B 多形性分析在前列腺癌骨轉移評估診斷上的價值,然而對無前列腺癌甚至無前列腺疾病的人來說,並不具有臨床意義,故TNFRSF11B 多形性分析雖有可應用於是否會發生骨轉移的評估,但並不適合作為臨床前列腺癌篩檢用途,在篩檢方面目前仍以臨床診斷配合血清PSA 檢驗為較合適方案。
台灣尿失禁防治協會高峰講座 參加心得
- 與會人員:蔡佩娟,劉盈佑,張麒
- 心得撰寫:蔡佩娟
- 影像紀錄:劉盈佑,張麒
在報名參加讀書會之後,我們很幸運的又得知台灣尿失禁防治協會高峰講座,讓我們覺得這講座真是太棒了,所以我們派出三位圖書小員就報名參加囉!!


在102年10月12號週六下午2點30分下課後,我們馬上衝到佛光山去聽課。聽啊聽…我們三位很用力的在聽課,高峰講座內容非常精彩且豐富,會中醫師們都非常熱烈的討論有關前列腺肥大的治療與手術,但對我們三位外行人來說真的是....一頭霧水,唯一看得懂的就是這二張精髓講義,還真的有把精髓帶回家,所以三位組員只好回家努力的K書,並與組員分享及討論下列資訊。
根據2013年8月華人健康網駱記者指出前列腺癌是男性專屬疾病,50歲後會隨年齡增長而提高風險,且前列腺疾病與飲食有很大的關係。現代的人飲食習慣都偏向大魚大肉,許多癌症的發生年齡逐漸年輕化,而前列腺癌的發生年齡是否也有可能會年輕化呢?「聞癌色變,真的是總有一天等到你」。

壹、前列腺的解剖生理
一、什麼是前列腺?
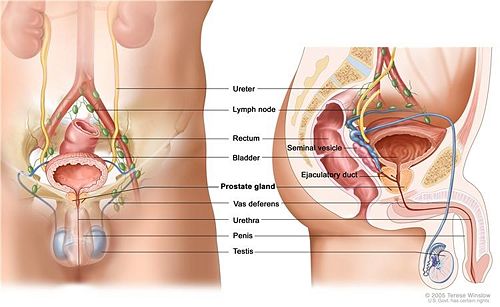
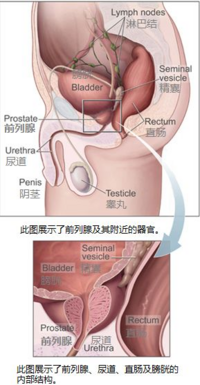
前列腺屬於男性生殖系統,其功能為製造與儲存前列腺液,並在射精時為精液的一部分。在成年男子的前列腺約3mm(厘米),重量約20克。前列腺細胞的增殖需要靠男性賀爾蒙調節,包括產自睪丸的睪固酮(testosterone)、脫氫表雄酮(DHEA,dehydroepiandrosterone)和前列腺自製的二氫睪固酮(DHT,dihydrotestosterone)。而男性生殖器官與前列腺的解剖構造如下圖一。
二、前列腺癌的診斷
- (一)臨床症狀
- 1.小便弱或中斷
- 2.夜間頻尿
- 3.膀胱的尿液無法完全排出
- 4.排尿時疼痛或灼熱
- 5.尿液或精液中有血液
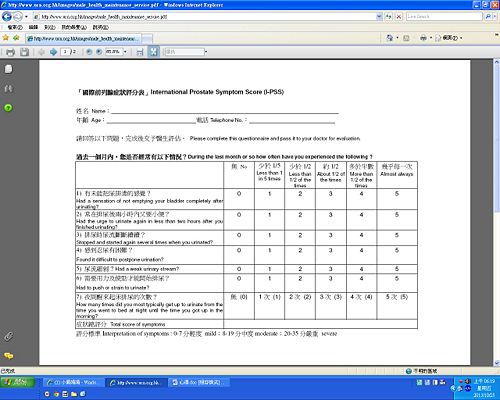
- (二)前列腺特定抗原(PSA) 測試Prostate-Specific Antigen (PSA) Test
- 在高峰講座中,醫師使用PSA來評估治療成效,但因為我們不懂何謂PSA所以搜尋結果如下:
- 目前PSA的數據使用於診斷前列腺癌,正常的數值是< 4 ng/ml,不正常的數值是> 10 ng/ml,因此數據若落於此範圍時,醫師會判讀此病人有百分之九十為癌症,若PSA 數值> 100 ng/ml 的病人,則百分之九十九為前列腺癌。
- 但PSA數據若介於4~10 ng/ml之間,可進行理學檢查(肛門指診),再來決定是否進一步做前列腺的切片檢查。
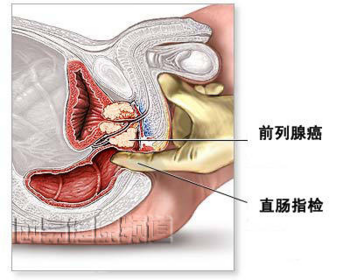
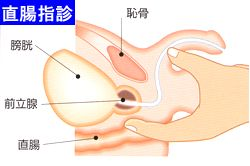
- (三)肛門指診
- 以手指進入肛門內觸診,檢查前列腺的形狀、大小、有無壓痛感,藉此對前列腺疾病進行初步診斷和篩檢。觸診同時也可進行前列腺按摩,並檢查前列腺液的變化如圖二。
- 以手指進入肛門內觸診,檢查前列腺的形狀、大小、有無壓痛感,藉此對前列腺疾病進行初步診斷和篩檢。觸診同時也可進行前列腺按摩,並檢查前列腺液的變化如圖二。
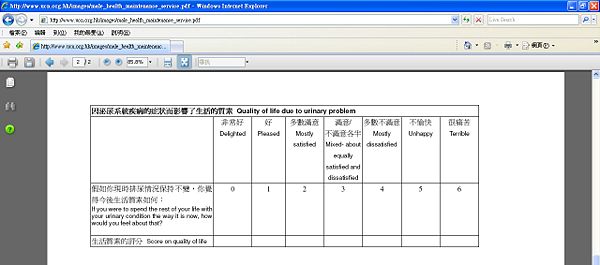
三、Prostate symptom score
講座中,提及這個評估指標Prostate symptom score,但因為我們沒看過這個指標,所以上網蒐尋到相關資訊與同學分享,如圖三。這評分表很實用,除了應用在臨床照護病人外,也可以對家中長輩來進行評分,早期知道是否有為高危險群,真是一個利己又利人的分享。
四、5ARI的介紹
高峰講座中醫師們都一直在討論著這藥物- 5ARI,對我們而言真的是一頭霧水,醫師們各個對此藥物評論不一,有些醫師認為術前使用可以降低術中出血量,有些醫師認為這藥物會引起更嚴重的前列腺癌,所以並不建議使用,也因此引起我們的 奇,所以上網搜尋相關資訊與同學分享。
- 什麼是5ARI?
Dutasteride是屬於5-α還原酵素抑制劑(5ARI)類藥物。也是高峰會議中不斷討論的藥物。然而,什麼是5-α還原酵素?5-α還原酵素的功能是代謝男性體內的睪固酮(testoseterone),代謝後會產生二氫睪固酮(DHT,dihydrotestosterone),而二氫睪固酮為一種雄性激素,是負責前列腺體最初的發育及之後的增大,因此是造成前列腺肥大的主要因素。而睪固酮是經由酵素5a-reductase轉化為DHT,這種酵素有第一型及第二型兩種形式,第二型酵素主要再生殖組織具有活性,而第一型酵素也負責皮膚及肝臟中的睪固酮轉化。
而根據Dutasteride仿單中指出Dutasteride是雙重的5-α還原酵素抑制劑,它對負責將睪固酮轉變為5 alpha-dihydrotestosterine(DHT)之第一型及第二型5-alpha-reductase同功異構脢皆有抑制作用,藉由減少二氫睪固酮產生,來緩解前列腺肥大的效果。
仿單中指出曾有研究報告指出每日服用Dutasteride0.5mg治療且在持續服藥後一週及二週後,血中DHT濃度減少的中位數分別為85%及90%,可見效果很明顯。
但在許多文獻中也都提到,根據二項大型國際臨床試驗顯示,50歲以上男性服用finasteride 或dutasteride超過四年,會些微增加high-grade前列腺癌風險。
經由上述查證,讓組員們終於可以瞭解為何高峰講座中每位醫師對5-α還原酵素抑制劑治療方式不一。
五、研討會心得報告
近年,癌症可說是一種流行的文明病,不僅是在台灣,癌症更是全球所重視的疾病之一,也如何預防與醫治是很重要的研究課題。因此與同學們參加台灣尿失禁防治協會與高雄長庚醫院泌尿科主辦的前列腺癌討會。它結合了不同醫院的泌尿科醫師對於癌症的探討,由於自己周遭有年長的男性長者,因此在參加此研討會時主要也是想增進自己對前列腺癌的認識。
由研討會中醫生們的說明得知在台灣泌尿科目前重視在尿失禁與前列腺癌等的研究,隨著生物科學技術的日漸進步,對於前列腺癌症的治療方式也不斷有新的發展。在參與講座後我們也不斷搜尋相關資料,來補足我們對講座內容中不瞭解的知識,讓我們應證了醫師們報告的內容,讓我們更深入了解。在聆聽演講中,亦學習到泌尿科醫師們追求知識的態度,雖然部分講座內容還不是清楚問題所在,但有這次學習觀模的機會也是非常值得的。
這次的研討會對我而言可說是個難得的機會,從對前列腺癌一無所知到講座結束,再加上小組努力彙集相關資訊後後讓我們對前列腺癌的認知有了滿載而歸的感覺,真是有很大的收穫,也因為小組成員中有醫檢師、護理師、還有非醫療人員,所以組員們也發會自己的專業領域不斷從旁協助,讓每位組員都能瞭解講座中所討論的資訊。
除了高峰會議講座上的收獲,此講座舉辦於佛陀紀念館,很感謝張麒同學規劃行車路線讓我們一路順利到達會場,也讓不曾來過佛陀紀念館的同學大開眼界,這裡真的很美。紀念館的會議廳設備更是一級棒,具有國際水準的會議廳(如圖四)。台灣尿失禁防治協會主辦者中一名醫師也很熱心的為我們介紹佛陀紀念館,也很鼓勵我們有機會再次參與下一次講座,更希望有機會能來佛陀紀念館舉辦活動。這一趟學習真的很棒很精彩。
基礎醫學知識
一、 前列腺的解剖結構與生理功能
前列腺,prostate gland,是哺乳類雄性特有的外分泌功能性腺器官,會分泌並儲存前列腺液。
Prostate 最早在19 世紀由日本譯稱[攝護],prostate gland 則譯為[攝護腺],到了20 世紀初中國開始有[前列腺]的譯稱出現,至1949 年日本正式改定其漢字為[前位腺],後再改為[前立腺]使用至今,臺灣醫學界亦確立以[前列腺]為正式譯名。
人類男性的前列腺位於膀胱下方,居於恥骨和直腸間,解剖結構分為三葉,左右兩葉經峽部相連,中間包含一段尿道,此段尿道因而被稱為[前列腺段尿道],後葉位在左右兩葉後上方,射精管(ejaculatory duct)由此注入,前列腺外圍由前列腺囊(capsule of prostate)包覆,再由一厚層的骨盆腔筋膜鞘包裹,兩層膜結構間有前列腺靜脈叢(prostatic plexus of vein),動脈血流則來自於膀胱下動脈(inferior vesical artery)。
出生後前列腺的發育緩慢,到了青春期開始,受男性性激素刺激下快速生長,成年男性的前列腺外形相似一顆大尺寸的倒置核桃,在30~45 歲時維持穩定的體積,50 歲以後有傾向緩慢增生,部分年長男性會演變成為良性前列腺症,造成泌尿科功能障礙。
Prostate 前列腺主要功能是在神經衝動與雄素激素調控下分泌前列腺液,每日分泌量約0.5~2.0 mL,經前列腺管排放到尿道後,隨同尿液排出體外,前列腺液內含抗菌因子,具有保護男性泌尿道的作用。前列腺液亦為精液混合成分之一,約佔精液容積的10~30%,內含的蛋白分解酶及纖纖蛋白分解酶等酵素,在維持精蟲活性,授精作用及授精卵形成上均扮演重要功能角色。
Prostate 女性同源器官為尿道後部的斯基恩氏腺,但並沒有和男性相似的解剖結構和生理功能,故相關醫學討論多集中在男性前列腺問題上。
二、 前列腺常見臨床疾病
- 良性前列腺增生症 (Benign Prostatic Hyperplasia,BPH)
部分男性在40~50 歲時,前列腺傾向增生並逐漸壓迫到前列腺部尿道,若進一步發展到造成膀胱出口部阻塞,尿道阻力變大而出現排尿困難,即產生臨床症狀,此前列腺變化屬於良性生理變化,故稱為良性前列腺增生症(Benign Prostatic Hyperplasia,BPH),舊稱前列腺肥大。目前對BPH 的病因尚不完全了解,但己知和雄性激素作用,年齡,和日常生活型態有密切關連。
前列腺若持續肥大,膀胱壁肌肉易發生強力收縮以加強排尿力道,長期下來會造成膀胱壁代償性肥厚,進而形成膀胱內憩室,造成膀胱排尿不完全,增加泌尿道感染和結石風險。若仍未接受治療,則隨者尿液不斷積蓄,順延著尿道造成尿路逆行性積水,當積水形成的壓力逐漸上向至腎盂時,因積水壓力妨礙腎動脈血流流動,造成腎臟實質性缺血性萎縮,腎臟功能逐漸下降甚至惡化為腎衰竭等晚期重症情況。
- 臨床上可見到的BPH 前期症狀可分為兩大類:
- 1. 膀胱刺激症狀: 為早期症狀,由於前列腺增生縮減尿道孔徑,形成排尿阻礙,症狀包括頻尿,尿急和夜尿等,當年長者開始有前述症狀並且次數逐漸變多時,本人和家屬應考量患症可能,盡早就醫檢驗.
- 2. 因尿路阻塞造成的阻塞症狀: 當尿道孔徑進一步因前列腺增生而緊縮時,患者需要費力排尿,形成尿液細小,排放不全,尿柱斷續和排尿後段滴瀝等阻塞症狀,患者甚至主訴有滴瀝排尿的情況。
若患者未積極就醫,會漸漸表現出中後期症狀:無痛性血尿症狀,形成原因有前列腺增生形成的血管高壓,使得血管破裂,尿中因而帶有血而成為血尿,以顯微鏡觀察此時的尿中紅血球,紅血球型態以isomorphism 為主,多數患者至此才有所警覺而就醫。尿滯留症狀多為急症,多發生在飲酒或長時憋尿等情況,不少患者甚至引起急性泌尿道感染,加重尿滯留情況。
若仍長期未就治,易造成許多併發症,如因長期排尿不完全而使患者的膀胱結石機會大增;長期費力排尿使腹腔長期高壓,提高了老年型疝氣和痣瘡風險等;若外,因尿路和腎臟受到逆行性積水的高壓造成損傷,會演變成有痛性血尿,以顯微鏡觀察此時的尿中紅血球,尿中的紅血球型態以dismorphism 為主,尿中也容易發現到圓柱體存在。
- 前列腺炎症
前列腺炎症主要由前列腺感染引起的局部或全身性發炎症狀,少數為前列腺癌等疾病的併發症。前列腺炎症依病程及嚴重度可分為急性前列腺炎症與慢性前列腺炎症兩大類。
急性前列腺炎常見於前列腺增生未良好治療、控制,進展成為尿滯留而引起急性感染的患者。患者常見有尿頻、尿急、尿痛、尿滴瀝、血尿等原有前列腺增生症狀加重加劇情況,少數患者會有陰部、腰骶部或大腿輻射的會陰部脹痛,精索觸痛、前列腹股溝牽引痛,嚴重時還可能會發生腎絞痛,重症患者可能出現高熱、寒戰、頭痛、全身疼痛、神疲乏力、食欲不振等急性感染症状。急性前列腺炎若未獲得良好治療,有許多併發症容易發生,如急性精囊炎、附睾炎或輸精管炎等,造成男性性器官損傷,引起性功能障礙。
相較於急性前列腺炎,慢性前列腺炎的發生率偏低,雖可見白血球增加,但多數為非感染性炎症。患者多集中在欠缺自理能力的群體,如教養院或安養院人士,故這類特殊照護人員殊要對此疾病有較高的敏感度。慢性前列腺炎症状,輕度可能無症状,但大多數患者可見到會陰部或直腸有疼痛或不適感,疼痛可放射至腰骶部或恥骨、睾丸、腹股溝等處,可有排尿不適、排尿灼熱感、尿道口常有乳白色分泌物等症状。慢性前列腺炎的病因繁多,各類泌尿道炎症和結石均可能引起慢性發炎,甚至以前列腺增生或前列腺癌的併發症型式出現,故醫師在發現慢性前列腺炎時,務必要小心探究病因。
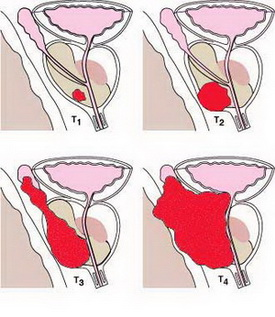
- 前列腺癌
前列腺癌位列歐美癌症發病率的第一位,人種因素上,發生率由高至低依為為黑人,白種人及黃種人,而生活在本土的黃種人的前列腺癌發生率較移居歐美的黃種人低,研判肉類為主的飲食習慣在前列腺癌癌化機制上有一定促進因素。在臺灣99 年度最新十大癌中,前列腺癌發生率為第六名,101 年十大癌症死因位居第七名,歷年研究發現,台灣前列腺癌的發病率和死亡率雖仍然比歐美低,但已經有明顯上升,可能和飲食習慣西化有關。
由組織學和解部學分析,證實前列腺癌和前列腺良性增生是不同的疾病,病因上兩者也無顯著關連性。前列腺癌好發於50歲以上男性,雖為惡性腫瘤但多數患者無明顯症狀,甚至終生未治療亦非死於前列腺癌,患者多半是在接受身體檢查時因血清PSA 異常才發現;少數有症狀的患者會表現出和前列腺良性增生相同的臨床症狀,亦可能引起性功能障礙。前列腺癌最主要的問題在於轉移,較常見的是骨轉移,亦可見血行轉移到全身各處,轉移後的癌細胞表現極為頑劣,故原發的前列腺癌雖然沒嚴重影響,醫師發現時仍會積極治療以避免轉移發生。
三、 前列腺疾病相關檢查
- 尿液常規分析
泌尿科患者均會進行的尿液常規檢驗包括尿液生化十項試紙與尿沉渣鏡檢。可初步了解患者是否有血尿(OB:+; RBC)、感染(WBC:+; nitrate:+)或是否有結晶、casts、有病理意義的上皮細胞等異常物出現,醫師依患老主訴判斷檢驗報告後,可初步診斷患者情況並決定進一步的處置和檢驗。
- 直腸指診
對懷疑有前列腺疾病的患者而言,直腸指診檢查前列腺是最簡便也最有價值的檢查方式,可以檢查前列腺的大小、外形、有無壓痛,從而對前列腺疾病進行初步診斷和篩檢。有需要時可進行前列腺按摩,取得前列腺液並進行檢驗。
- 血清前列腺特異性抗原(Prostatic specific antigen, PSA)
PSA是正常存在於前列腺和前列腺管上皮細胞的醣蛋白,當前列腺組織在發炎、受損甚至癌化時,血液中的表現量會上升,故臨床上廣泛利用PSA作為前列腺器官的特異性指標,血清PSA 大於10 ng/dL時,應懷疑有前列腺疾病,然而PSA 在其他慢性病或癌症亦可見升高,顯示PSA的專一性不足,故PSA 不適合單獨作為前列腺疾病的診斷依據,但在病情和治療評估上,仍是有效的監制工具。
病理上,在前列腺癌,前列腺增生,急性尿潴留與前列腺炎症等疾病可發現血清PSA 升高,但必須注意:在前列腺按摩,尿道插管或尿道鏡檢驗後,甚至採檢前有射精活動等情況,血清PSA均可見偽陽性升高的可能。
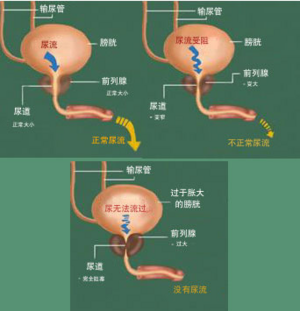
- 尿流率檢查
藉由檢查患者的尿液排出流速,來評估患者的排尿功能,反應患者的尿道、前列腺和膀胱等器管是否有阻塞或器質性病變。前列腺增生時,尿道受到壓迫甚至阻塞,使得膀胱尿液排出受阻,造成尿液排出速度下降。尿流率檢查對前列腺疾病患者非常重要的檢查,不僅無入侵性且具有治療監控價值,故治療前、中、後均可檢查。
- 泌尿道X光、超音波檢查與斷層掃描
三種影像醫學檢查各有其價值和限制。X光方便且價格低廉,但能提供的結果較少,除急症外,現今多安排超音波檢查取代。超音波檢查可進一步診斷前列腺病病患者是否雙腎有無積水、是否有膀胱憩室、結石是否生成及位置、前列腺的大小及形態並可測定殘余尿量,檢查結果有助於判斷前列腺增生患者前列腺增生的程度。若患者病況較複雜或決定要以外科手術處時,斷層掃描可提供更完整的影像結果和定位資料,做為醫師診斷和手術評估之用。
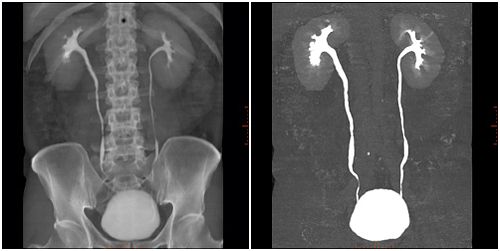
- 靜脈尿道造影
前列腺增生患者發生嚴重病症,如有反復泌尿系感染、血尿、懷疑輸尿管逆行積水甚至腎積水或泌尿道結石時,可利用尿道造影檢查確認病況。因本檢查需利用顯影劑,故應該注意患者腎功能情況。